Патологии сердца плода, которые можно определить на скрининговом узи
Содержание:
Риски и прогнозы
Открытое отверстие в большинстве случаев не является опасным. Если размер дефекта не превышает несколько миллиметров, а самочувствие человека не ухудшается – прогноз благоприятный. Скорее всего, наличие порока никак не скажется на здоровье и продолжительности жизни.
При данной патологии возникает риск парадоксальной эмболии. В этом случае тромб образуется в венах и попадает в артерии. Такое состояние опасно из-за высокого риска развития следующих осложнений:
-
Инфаркт миокарда. Возникает при попадании эмбола в коронарные сосуды.
- Инсульт. Если тромб попадает в мозговые артерии, возникает отмирание клеток головного мозга. Это сопровождается нарушением речи или зрения, двигательными расстройствами, потерей чувствительности.
- Инфаркт почки. Развивается при попадании тромба в почечные артерии.
Риск развития парадоксальной эмболии высокий при наличии тромбоза. При нормальном функционировании свертывающей и противосвертывающей систем крови риск минимальный.
Овальное окно – это отверстие, которое нужно для нормального функционирования плода. После рождения в нем нет необходимости, поэтому при правильном развитии оно должно закрыться. Однако примерно у четверти населения этого не происходит.
Дефект не является смертельно опасным и не требует экстренного медицинского вмешательства, но при больших размерах отверстия его нужно устранить. Единственный эффективный метод лечения – хирургическое вмешательство.
Часто задаваемые вопросы
Среднее время пребывания в стационаре 3-4 дня. Как правило, в день поступления утром вы проходите обследование, включающее в себя клинический и биохимический анализ крови (приезжать нужно натощак), делаете рентгеновский снимок, ЭКГ, ультразвуковое исследование сердца и консультацию кардиолога и кардиохирурга. Если все показатели в норме, на следующий день проводится операция по устранению порока. На третий день мы проводим контрольные исследования и выписываем Вас.
Для госпитализации в наш стационар вам понадобится паспорт или свидетельство о рождении ребенка.
Если пациент детского возраста, нужна справка о санэпидокружении (о том, что в последнее время ребенок не контактировал с инфицированными больными), которую вы получите в поликлинике по месту жительства.
Желательно иметь при себе предыдущие консультативные заключения, ЭКГ и рентгеновский снимок органов грудной.
Направление от кардиолога по месту жительства НЕ ТРЕБУЕТСЯ. Вы можете приехать на консультацию и последующее лечение в порядке самообращения. Если Вам более 30 лет или вы ощущали перебои в работе сердца, желательно провести холтеровское мониторирование по месту жительства. Такое исследование можно провести и у нас, но это увеличит Ваше время пребывания в стационаре на 1-2 дня.
Если вы страдаете хроническим гастритом, язвенной болезнью желудка или двенадцатиперстной кишки необходимо сделать фиброгастродуоденоскопию. В случае подтверждения заболевания, Вам необходимо пройти курс лечения по месту жительства. Такое исследование можно провести и у нас, но это увеличит Ваше время пребывания в стационаре на 1-2 дня в случае отсутствия язв и эррозий.
Как правило, длительность операции в пределах 1-1,5часа. Но при сложных анатомических вариантах время операции может увеличится.
Всем взрослым пациентам операция проводится под местной анестезией. Пациент может наблюдать за ходом операции и общаться с персоналом. Исключение составляют пациенты с дефектом межпредсердной перегородки, которым во время операции требуется контроль транспищеводного УЗИ и для комфорта пациента операция проводится в состоянии медикаментозного сна. Все эндоваскулярные операции у детей и мнительных пациентов проводятся под общей анестезией.
Самый неприятный момент — это укол местного анестетика в паховую область. Затем болевая чувствительность полностью исчезает.
Через 3-6 месяцев имплантированные устройства полностью прорастают своими клетками — покрываются эндотелием и их уже не отличить от внутренней поверхности сердца. Все устройства выполнены из высокотехнологичного медицинского сплава, который не вызывает реакций отторжения или аллергических реакций.
Нет, установленные устройства не ощущаются.
Да, на КТ ограничений нет. На МРТ производители имплантов гарантируют безопасность при 1,5 и 3 Тесла. Перед обследованием обязательно сообщите радиологу о том, что у Вас установлен внутрисердечный имплант.
Необходимо ограничить сильную физическую нагрузку на 6 месяцев. Необходима профилактика респираторных инфекций, тонзиллита, кариеса. В случае, если заболевание начало развиватьс я, в схему лечения нужно включить антибактериальные препараты, после консультации с врачом. В течении первого месяца после операции необходимо также ограничить половую жизнь.
Немедленно вызовите скорую помощь, указав по телефону какой вид операции Вы перенесли. Затем перезвоните врачу, который делал операцию.
Общая информация
Дефект межпредсердной пререгородки (ДМПП) — самый часто встречающийся врожденный порок сердца у взрослых, находится на втором месте по частоте развития у детей.
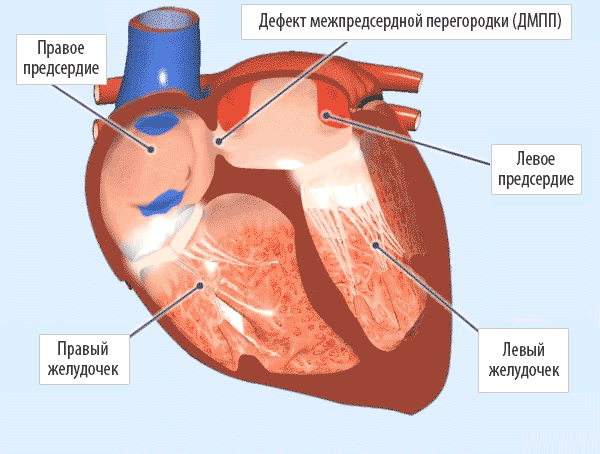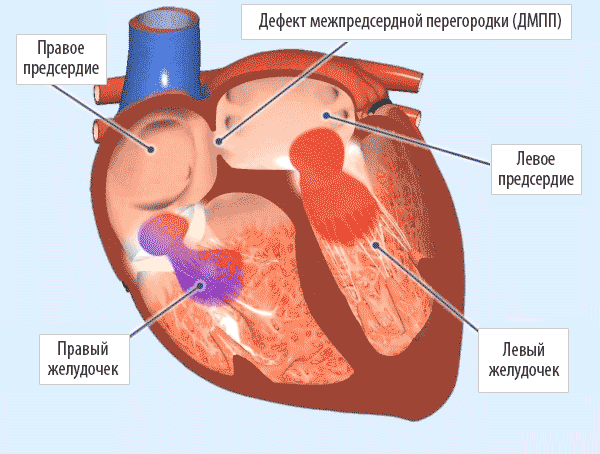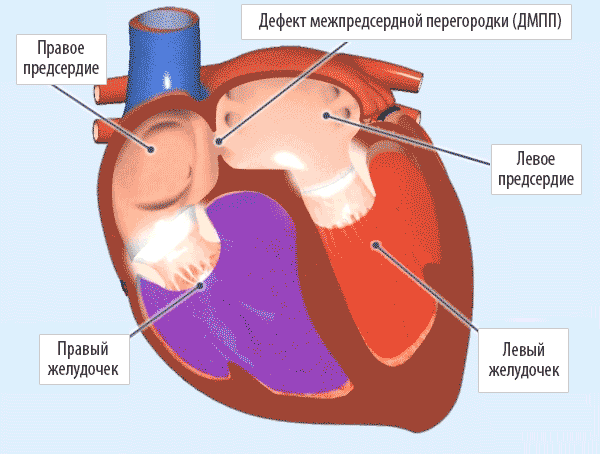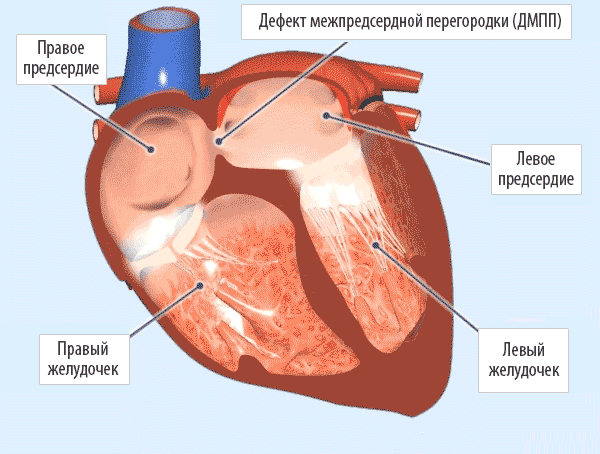 Дефект межпредсердной пререгородки (ДМПП)
Дефект межпредсердной пререгородки (ДМПП)
Деление единого общего предсердия на две части, правую и левую, начинается уже к пятой неделе развития плода внутри утробы матери. В последующем начинает появляться межпредсердная перегородка, которая развивается из двух частей. Сначала — первичная перегородка, а затем — вторичная перегородка. Перегородки располагаются параллельно и плотно друг к другу. До рождения между предсердиями функционирует физиологическое сообщение — щель между первичной и вторичной перегородками, прикрытая гибкой створкой — это так называемое «овальное окно».
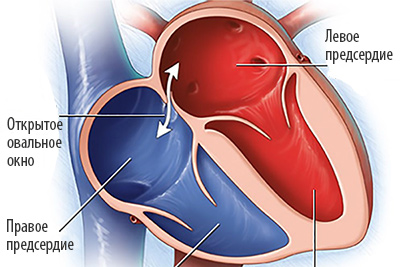 Овальное окно
Овальное окно
Проходимость «овального окна» осуществляется вследствие того, что давление в правом предсердии выше и кровь из правого предсердия попадает в левое. Сообщение между предсердиями необходимо, так как у плода не функционируют легкие. После рождения, когда новорожденный начинает дышать, давление в правом предсердии падает и гибкая створка закрывает щель между предсердиями, это происходит в 70% случаев. В 30% «случаев овальное» окно остаётся открытым и в подавляющем большинстве случаев закрывается в течение двух лет после рождения. В редких случаях открытое «овальное окно» может сохраняться в течение всей жизни, обычно не влияет на работу сердца и крайне редко нуждается в закрытии.
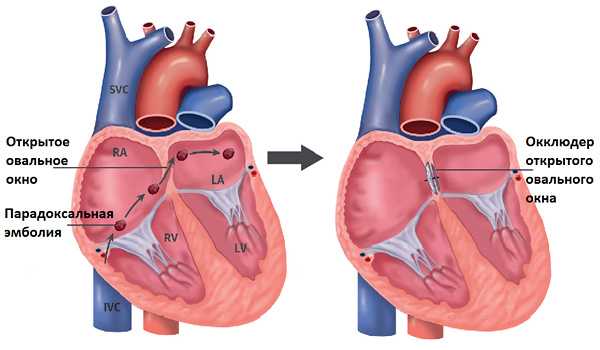
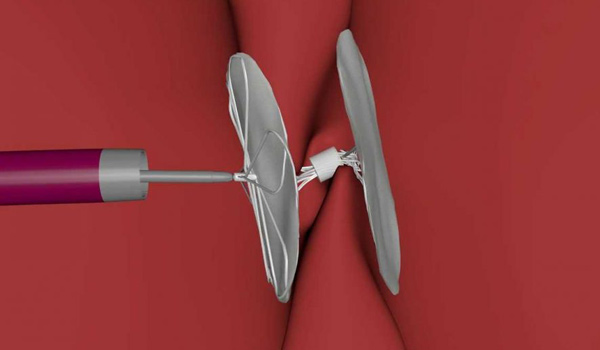 Овальное окно и закрытие его с помощью окклюдера
Овальное окно и закрытие его с помощью окклюдера
Критерии диагноза
Международная классификация болезней 10 пересмотра рекомендует дефект межпредсердной перегородки и открытое овальное отверстие кодировать в карточке одним шифром – Q 21.1. Но на практике врачи разделяют эти два состояния (таблица ниже).
| Отличия | Дефект межпредсердной перегородки |
Открытое овальное окно |
| По патогенезу | Отверстие может быть обусловлено нарушением формирования как первичной, так и вторичной перегородок | Разрыв либо недостаточные размеры клапана овального окна |
| По локализации | Может располагаться в любом участке | На дне овальной ямки, с внутренней стороны правого предсердия |
| По анатомическим особенностям | Дефект в виде отверстия | Имеет клапанное строение |
| По нарушению гемодинамики | Кровь может поступать из одного предсердия в другое в обоих направлениях | Сброс крови чаще происходит справа налево |
Данные УЗИ
«Золотым стандартом» определения врожденных аномалий сердца кардиологи называют эхокардиографию. Врач ультразвуковой диагностики судит о наличии открытого овального отверстия по следующим критериям:
- двухмерная эхокардиография: перерыв сигнала от перегородки в месте локализации овальной ямки, постепенное клиновидное утончение к краям дефекта, отсутствие перегрузки объемом правой половины сердца, парадоксальные движения преграды между предсердиями;
- допплер-эхокардиография: турбулентные потоки крови в месте расположения овального окна, показатели кровотока в правом желудочке и легочной артерии соответствуют норме.
Лечение
Отверстия диаметром 4 – 5 мм имеют высокие шансы закрыться самостоятельно. Подходы к терапии открытого овального окна индивидуальны, зависят не только от размеров дефекта, но и от наличия повышения давления в легочном стволе, степени гиперплазии миокарда, риска развития осложнений.
Детям с отсутствием клинических проявлений и стабильными размерами дефекта медикаментозная терапия не показана.
Что может случиться с овальным окном при жизни:
- закрытие;
- сохранение постоянных размеров;
- расширение дефекта по мере взросления.
Некоторые родители дают ребенку витаминные комплексы и биологически активные добавки, прибегают к лечению травами, но эффективность такой терапии не доказана.
Показания к хирургической коррекции сообщения между предсердиями:
- признаки перегрузки правого предсердия и желудочка;
- возникновение сердечной недостаточности;
- наличие осложнений.
Осуществляется транскатетерное закрытие отверстия в межпредсердной перегородке. К сердцу человека через крупные сосуды с помощью катетера проводится окклюдер (см. фото ниже), который играет роль заплатки. Манипуляция выполняется под контролем рентгена и УЗИ.
С профилактической целью операция не показана даже людям определенных профессий, хотя имеющиеся данные медицинской литературы подтверждают, что выполнение транскатетерной окклюзии может способствовать предотвращению кессонной болезни у дайверов.
Стоит упомянуть возможные неблагоприятные последствия вмешательства:
- эмболизация окклюдером;
- инфекционные осложнения;
- эрозии аорты либо перикарда;
- фибрилляция предсердий;
- тромбоз окклюдера;
- возникновение нового дефекта МПП.
К поздним осложнениям транскатетерной процедуры специалисты относят возникновение резидуального шунта (остаточного сброса крови в левое предсердие) и формирование на окклюдере тромба. Следует тщательно обсудить с врачом все «за» и «против» оперативного устранения дефекта. Проведение закрытия овального окна значительно улучшило состояние пациентов с мигренью, platypnea-orthodeoxia синдромом, способствовало предотвращению повторных ишемических инсультов у взрослых. При этом детские кардиологи не рекомендуют проводить хирургическое устранение дефекта МПП у грудничков, считая оптимальным для радикальной коррекции возраст от 2 до 5 лет.
Описание патологии
Большинство людей даже не подозревает наличия у себя подобной патологии
Наше сердце состоит из четырех полостей, или камер: двух желудочков и двух предсердий. В процессе формирования в утробе матери между этими камерами может оставаться не закрывшееся отверстие. Если оно сформировано между предсердиями, то носит название открытое овальное окно в сердце у взрослого.
Чаще всего оно имеет небольшой размер и внешне не дает ярких симптомов заболевания, поэтому большинство людей не подозревает наличия патологии до момента ее обнаружения. Медицинская статистика утверждает, что примерно 30% всех взрослых имеет такое нарушение строения.
Такие нарушения оказываются опасными для своего владельца, так как отверстие между предсердиями несет угрозу нарушения функционирования сердца, сосудов и легких из-за разницы давления крови, возникающих благодаря сообщению предсердий.
Открытое окно нельзя считать простым отверстием в стенке сердца, так как оно работает по принципу клапана, позволяя крови перемещаться исключительно в одном направлении – из малого в большой круг кровообращения. Отверстие имеет микроскопические размеры, чаще всего не более булавочной головки. Средний размер дефекта – до 4,5 мм. Такие габариты организм в состоянии компенсировать. Но окно может быть и до 19 мм в поперечнике, это уже сказывается на состоянии здоровья и самочувствии больного.
Причины и симптомы состояния
Обмороки, учащенное сердцебиение и одышка могут указывать на открытое овальное окно
Отверстие в перегородке между полостями сердца образуется в период формирования тканей и органов плода в материнском теле. В момент рождения ребенка его легкие распрямляются, наполняются воздухом, кровоток ускоряется, давление в левом предсердии растет, что способствует закрытию имеющегося отверстия.
В тех случаях, если открытое овальное окно в сердце у взрослого не закрывается естественным путем, считается, что основными причинами этого является употребление беременной спиртных напитков, некоторых лекарственных и наркотических средств, курения.
Также в число причин появления патологии входит плохая экологическая обстановка, отягощенная наследственность, нарушения развития плода на разных стадиях. Еще одна причина, по которой сообщение между сердечными камерами остается открытым – это рождение недоношенного младенца, у которого не успели полностью сформироваться все органы.
Открытию овального окна подвержены люди, которые в силу своей профессии или увлечений испытывают постоянные значительные перегрузки. В основном это спортсмены, а также люди, страдающие от частых перепадов давления. Из спортсменов в группе риска находятся тяжелоатлеты, бодибилдеры, борцы. В другой группе находятся водолазы, особенно глубоководные, аквалангисты, дайверы, подводники, альпинисты, летчики, космонавты, испытатели. Они постоянно страдают от очень сильных перепадов давления, что может провоцировать развитие дефекта.
Во взрослом возрасте человек редко ощущает наличие такой патологии. В основном наличие открытого овального окна обнаруживается случайно или при проведении планового обследования по другой причине.
Больше информации о врожденных пороках сердца можно узнать из видео:
https://youtube.com/watch?v=67Afc5ByFbc
Могут отмечаться следующие симптомы нарушения:
- Цианоз губ и/или носогубного треугольника при физической нагрузке, сильном кашле.
- Слишком частые заболевания органов дыхания, наличие хронического бронхита, бронхиальной астмы.
- Сильные головные боли, мигрени.
- Одышка.
- Дыхательная недостаточность.
- Учащение сердцебиения.
- Нарушения мозгового кровообращения.
- Беспричинные обмороки.
- Варикозная болезнь.
- Слабость при физических нагрузках.
- Онемение конечностей.
- Нарушения подвижности.
- Увеличенный объем крови в легких.
- Изменения в правом предсердии, заметные на ЭКГ.
У одного человека могут отмечаться не все признаки сразу, а только некоторые из них. Иногда они существуют настолько в смазанной форме, что заподозрить наличие серьезной патологии невозможно.
Аневризма аорты
Что такое аневризма аорты?
Аневризма – выпячивание аорты, обусловленное слабостью ее стенки. По форме она чаще всего напоминает мешок (Рис 1).
Естественное течение порока. Или к чему приводят аневризмы аорты?
Аорта – это сосуд с очень высоким давлением. Поэтому, аневризма аорты со временем увеличивается в размере, а стенка сосуда становится еще более слабой. Со временем аневризма может разорваться и привести к серьезному кровотечению. Разрыв аневризмы аорты – это жизнеугрожающее осложнение! Смертность при разрыве аневризмы аорты составляет 95%.
Наиболее частыми симптомами аневризмы грудной аорты будут боль в груди или спине, осиплость голоса, затруднение глотания. Появление боли может быть тревожным признаком разрыва аневризмы. Наилучший метод для диагностики аневризмы сосудов – компьютерная томография.
Аневризма аорты — лечение.
|
Рис 1 – Мешотчатая аневризма аорты |
|
Рис 2 – Схематическое изображение эндопротезирования аневризмы аорты |
При риске разрыва аневризмы аортального сосуда показано незамедлительное лечение. Лечение аневризмы может быть хирургическим, при котором слабый участок сосуда вырезают и заменяют протезом, или эндоваскулярным.
Эндоваскулярное лечение аорты аневризмы заключается в имплантации внутри сосуда эндопротеза, который перекрывает слабый участок сосуда и уплотняет стенку сосуда. Эндопротез представляет собой металлическое плетение цилиндрической формы с большими ячейками, которое сверху покрыто плотным материалом. В сложенном состоянии толщина эндопотеза соответствует толщине мизинца. Через небольшой разрез на бедре пациента к зоне аневризмы под контролем рентгена продвигают катетер, на котором крепится эндопротез в сложенном состоянии, и затем раскрывают его. Таким образом, эндопротез образует новую прочную стенку аорты. Катетер, доставляющий эндопротез, извлекают.
Проводится процедура под общим наркозом и длится в среднем от 2 до 4 часов. Еще около 2 дней пациент проведет в отделении интенсивной терапии.
Не всем пациентам подходит эндоваскулярное лечение. Выбор метода лечения принимает консилиум врачей – хирург, эндоваскулярный хирург и кардиолог, после тщательного изучения анатомии аневризмы аорты на компьютерной томографии.
Реабилитация после процедуры.
Выписывают пациентов, как правило, на 7 сутки после процедуры. Аневризма аорты – это диагноз, требующий пожизненного наблюдения за пациентом, даже после выполненной операции (хирургическим или эндоваскулярным методом). Обязательным также будет плановое исследование аортального сосуда на компьютерной томографии или магнитной резонансной томографии. В течение 6 месяцев необходимо проходить профилактику инфекционного эндокардита.
Всем пациентам, перенесшим эндопротезирование аорты необходимо резко ограничить физические нагрузки и строго контролировать свое артериальное давление на протяжении жизни.
У нас наибольший опыт в Украине по эндопротезированию грудной аорты, как при обычных, так и при расслаивающих аневризмах этих сосудов. Помимо доступа к стандартным устройствам, мы имеем возможность заказать эндографт заграницей под нестандартный случай (при сложной анатомии аневризмы). Наши хирурги владеют техникой пересадки плечеголовных сосудов (гибридные операции), что позволяет расширить показания для эндоваскулярного лечения этого сложнейшего порока. На подстраховке эндоваскулярных специалистов всегда стоит бригада высококвалифицированных хирургов, которая имеет огромный опыт в лечении всех типов аневризм аорт.
|
Видео 1 – Видео из операционной. Мешотчатая аневризма аорты. |
|
Видео 2 – Видео из операционной. В аорту установлен эндографт – вход в аневризму полностью перекрыт. |
|
Видео 3 – Компьютерная томография через 3 месяца после эндоваскулярного лечения. Результат операции хороший. |
Симптомы нарушения
Наличие дефекта не всегда сопровождается клиническими симптомами. Как правило, человек даже не подозревает о существующей патологии. Возникновение симптомов связано с размерами отверстия. Если оно не превышает 2 мм, скорее всего болезнь будет протекать бессимптомно. Иногда размеры дефекта достигают 10-15 мм. В этих случаях присутствует характерная для болезни симптоматика.
К наиболее часто встречающимся признакам относятся следующие:
- Бледность или цианотичность кожных покровов. Симптомы появляются при физической нагрузке и свидетельствуют о дыхательной недостаточности.
- Частые респираторные заболевания. При данной патологии ребенок часто болеет ОРВИ, пневмонией, бронхитом.
- Отставание в физическом или психическом развитии. Возможно при нарушениях гемодинамики или поражении мозговых артерий.
- У старших детей может наблюдаться одышка, особенно при физической нагрузке.
Все признаки являются косвенными и не могут непосредственно указывать на наличие порока. Благодаря симптомам можно лишь заподозрить наличие сердечно-сосудистой патологии. Для постановки окончательного диагноза требуется применение дополнительных лабораторных и инструментальных методов.
Методы лечения ВПС
В большинстве случаев, лечение врожденных пороков сердца – хирургическое, и в зависимости от анатомии порока, определяют сроки и вид вмешательства.
В целях стабилизации состояния перед планируемым оперативным лечением прибегают к методам терапевтического медикаментозного лечения критических состояний и осложнений ВПС.
Оперативное лечение
Оперативное лечение может быть выполнено экстренно, срочно и в плановом порядке. Кроме того, оперативное лечение может быть радикальным, либо вспомогательное (т.е. проводится гемодинамическая коррекция врожденного порока).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Симптомы и поведение ребенка
Незакрытое овальное окно в сердце у ребенка в большинстве случаев не характеризуется клиническими проявлениями. Родители могут даже не подозревать об имеющейся особенности. Дальше, в подростковом возрасте, отмечаются:
- снижение толерантности к физическим нагрузкам;
- склонность к обморокам;
- расстройства дыхания.
Заподозрить открытое овальное окно у вашего малыша врач может при:
- бледности кожи;
- шуме при аускультации сердца;
- периодически возникающей синюшности (цианозе) носогубного треугольника у ребенка во время подвижных игр, крика, кашля;
- если респираторные болезни «преследуют» вас значительно чаще, чем других детей;
- когда ваш сын или дочка отстает в росте от сверстников;
- если ребенок жалуется на усталость, головокружение, головные боли, одышку при физических упражнениях.
Обнаружение варикозной болезни вен и тромбофлебита у лиц моложе 30 лет также может натолкнуть врача на мысль о возможном незакрытом овальном отверстии. Ребенок младшего возраста не всегда способен точно описать свое состояние, а тинэйджер, стараясь казаться старше и самостоятельнее, иногда склонен скрывать болезненные симптомы. Постарайтесь не откладывать визит к врачу при даже незначительных изменениях в здоровье.
Как производится лечение?
Операции на сердце проводятся доступом через сосуды под контролем рентгеновских лучей специальными миниатюрными инструментами. Благодаря этому методу пороки сердца исправляются без разреза грудной клетки, без применения искусственного кровообращения и остановки сердца, без глубокого наркоза. Для доступа используются сосуды бедра, шеи или руки. После пункции сосуда в отверстие вводятся миниатюрные инструменты (катетеры, баллоны, стенты, спирали, окклюдеры и другие), с помощью которых и проводятся вмешательства.
Читать подробнее
Мы применяем в нашей работе самые современные и эффективные технологии, признанные во всем мире. Поэтому технологии лечения в клинике — это «экспертный класс».
Причины незаращения и диагноз ООО МАРС
Закрытие ООО происходит не всегда. Не выявлено единой причины, которая бы приводила к такой патологии. Факторами, способствующими незаращению отверстия у новорожденного, являются:
- Недоношенность. Если ребенок родился раньше срока, это несколько снижает адаптационные способности его организма. Поэтому заращение может происходить позже.
- Задержка внутриутробного развития.
- Генетические аномалии.
- Аномалии соединительной ткани. В этом случае межпредсердное сообщение не может зарасти и остается функционировать на протяжении всей жизни.
Не всегда возможно выявить причину такого состояния. Иногда позднее заращение отверстия объясняется наследственной предрасположенностью или воздействием неустановленных факторов.
Если отверстие сохраняется на протяжении двух лет, ребенку ставят диагноз «малые аномалии развития сердца» (МАРС). Это группа нарушений, при которых наблюдается нетипичное строение и функционирование сердца, однако выраженные клинические проявления отсутствуют.
Лечебные мероприятия
Не всегда наличие незаращенного отверствия требует лечения. Если порок обнаружен во время профилактического осмотра, размеры отверстия не превышают 1-3 мм, можно обойтись без лечебных мероприятий. На определение тактики лечения влияет также наличие или отсутствие клинической симптоматики.
Если состояние пациента в пределах нормы и никаких патологических симптомов не выявлено, лечение не показано. Однако терапия должна проводиться в тех случаях, когда дефект вызывает дискомфорт и сопровождается патологическими признаками.
Основной метод лечения – оперативное вмешательство. Закрыть дефект и нормализовать гемодинамику при помощи медикаментозных средств невозможно. Экстренная операция не показана, хирургическое вмешательство проводится в плановом порядке.

Лечение патологии
Перед проведением операции необходимо пройти полное обследование, включающее не только общеклинические методы, но и зондирование сердце, коагулограмму, мониторинг АД. Результаты анализов определяют тактику лечения.
Операция малоинвазивная, разрез кожи и подкожной клетчатки не производится. В бедренную вену вводят проводник со специальным приспособлением, который заводят в правое предсердие. Процедуру проводят под эхокардиографическим контролем. Попав в предсердие, проводят раскрытие окклюдера. Затем окклюдер фиксируют, и дефект закрывается.
Дополнительная терапия проводится при помощи медикаментозных средств. Медикаментозное лечение не устраняет дефект и не влияет на гемодинамику, однако позволяет снизить риск развития определенных осложнений.
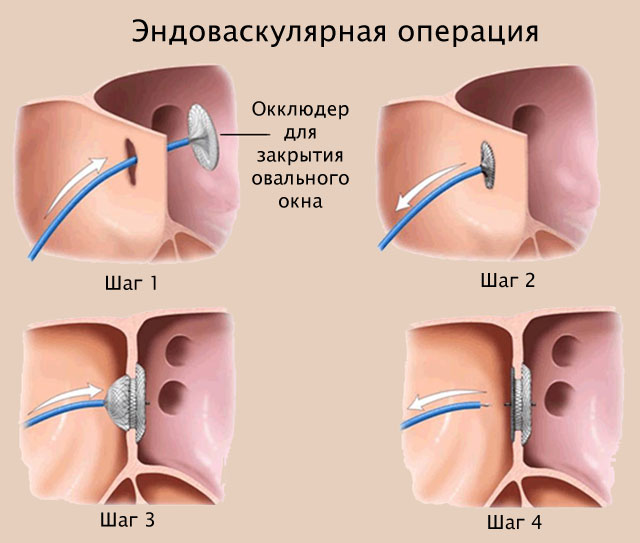
Эндоваскулярная операция по закрытию ОО в сердце
При высоком риске развития тромботических осложнений назначается антикоагулянтная терапия. Она показана при варикозной болезни, тромбофилии, наличии тромбофлебита. В остром периоде применяются прямые антикоагулянты (Гепарин, Фраксипарин).
В дальнейшем необходимо переходить на непрямые (Варфарин). Существуют также пероральные антикоагулянты (Апиксабан), их применение гораздо удобнее и безопаснее, однако препараты назначаются редко в связи с высокой стоимостью.
Лечение медикаментозными препаратами показано для профилактики инфекционного эндокардита. Перед хирургическим вмешательством, а также другими менее инвазивными процедурами (например, экстракция зуба) необходимо применять антибактериальные препараты.
Какие болезни мы лечим?
Мы специализируемся на эндоваскулярном лечении врожденных и структурных пороков сердца, как у детей, так и у взрослых. Мы закрываем боталловы протоки окклюдерами и спиралями, имплантируем окклюдеры в дефекты перегородок, стентируем аорту и другие сосуды, устраняем сужения клапанов и сосудов с помощью баллонов и проводим множество других эндоваскулярных операций.
Заболевания, которые мы лечим
-
Открытый артериальный проток -
Дефект межпредсердной перегородки -
Дефект межжелудочковой перегородки -
Стеноз легочной артерии -
Аневризма аорты -
Аортальный стеноз -
Коарктация аорты -
Коронарография и стентирование -
Открытое овальное окно -
Закрытие ушка левого предсердия при мерцательной аритмии -
Другие






