Признаки пневмонии у детей
Содержание:
- Почему при коронавирусе снижается сатурация?
- Лечение пневмонии
- Бывает ли без температуры и кашля?
- Что означает КТ1, КТ2, КТ3, КТ4 при вирусной пневмонии COVID-19?
- Доказательства поствакцинальных осложнений.
- Дыхательные расстройства
- Клиническая картина пневмонии
- Ларингит у детей
- Прикорневая пневмония: признаки и особые свойства
- Кто и когда может взять больничный при коронавирусе?
- Причины возникновения
- Причины бронхита у детей
- Методы лечения ларингита
- Плевроцентез или торакоцентез
- Риск развития осложнений после вакцинацией и риск после соответствующих инфекций
- Поражение легких при пневмонии
- Почему аденовирусными инфекциями чаще всего болеют дети
- Симптомы коронавируса у детей
- Особенности лечения пневмонии
Почему при коронавирусе снижается сатурация?
Не у всех пациентов при COVID-19 снижается сатурация, а только при развитии осложнения — вирусной пневмонии. Снижение сатурации говорит о вероятной дыхательной недостаточности. Если коронавирусная инфекция проникла к легочной ткани, а иммунитет человека не может справиться с ней, в легких начинается деструктивный процесс — альвеолярные перегородки (и интерстиций) повреждаются и воспаляются, а сами альвеолы заполняются жидким экссудатом — в норме они заполнены воздухом и являются начальным пунктом транспортировки кислорода к органа, в том числе к сердцу и головному мозгу. Поскольку при коронавирусе повреждение бронхиального дерева не наблюдается, снижение сатурации у пациента может говорить о сокращении функциональных участков легочной ткани.
Если при коронавирусе сатурация ниже 95%, больного могут госпитализировать.
Лечение пневмонии
При лечении пневмонии у ребенка, следует строго соблюдать все предписания врача и при неосложненных формах патологии выздоровление наступает в короткие сроки.
Антибиотики
Основное лечение пневмонии у младенца и деток постарше заключается в приеме антибиотиков отказ, от которых может привести к летальному исходу. Группа лекарственных препаратов назначается исходя из этиологии заболевания (бактериальная, грибковая или вирусная).
При невозможности идентифицировать возбудителя применяются антибиотики широкого спектра действия.
Эффективность выбранного препарата проверяется в течение первых 2-3х дней. При снижении температурных показателей и улучшении общего состояния ребенка лечение продолжают, при ухудшении состояния препарат заменяют на другой.
Макролиды – антибиотики широкого спектра действия против большинства возбудителей пневмонии
Жаропонижающие средства
Жаропонижающие препараты, при лечении пневмонии, назначаются с большой осторожностью, так как они снижают оценку эффективности основных лекарств – антибиотиков. Также повышение температуры тела – защитная реакция организма на возбудителя, при которой вырабатывается максимальное количество антител для борьбы с возбудителем
Температуру следует сбивать при показателях:
- у грудных детей – выше 38°С;
- у детей старше года – выше 39°С;
- при предрасположенности к фебрильным судорогам (в любом возрасте) – выше 37,5°С.
Жаропонижающие средства при пневмонии снижают оценку эффективности антибиотиков
Режим питания
Снижение аппетита – один из симптомов пневмонии и, это вполне естественно, так как патология оказывает огромную нагрузку на печень. Поэтому, заставлять насильно ребенка принимать пищу нельзя, дабы не увеличить нагрузку на организм.
Кормить ребенка следует небольшими порциями легкоусвояемой пищи:
- бульоны из нежирных сортов мяса – курица, кролик, индюшатина;
- каши;
- мясные изделия на пару из нежирного мяса – котлеты, тефтели;
- овощи, фрукты.
Из рациона следует исключить жирную и жареную пищу, полуфабрикаты.
При воспалении легких и высокой температуре очень важен правильный питьевой режим. Поэтому ребенок должен получать в достаточном количестве воду, натуральные свежевыжатые соки (разбавленные для уменьшения концентрации)- морковный, яблочный.
Также полезен некрепкий чай с малиной, настой шиповника. Во избежание обезвоживание рекомендуется употребление водно-электролитных растворов – Регидрон (инструкция к препарату описывает его точные дозировки для каждой возрастной категории детей).
Бывает ли без температуры и кашля?
В самом младшем возрасте (0-2 месяцев) и при предшествующем лечении осложненного ОРВИ антибиотиками пневмония может манифестировать без повышения температуры, особенно у недоношенных детей. Незрелый организм не всегда готов адекватно ответить на вторжение возбудителя.
Опасность этого состояния в том, что болезнь может быть принята за обычное ОРВИ и лечиться родителями самостоятельно, что чревато осложнениями и даже летальным исходом.
Кашель также не всегда сопровождает пневмонию. При недостаточности иммунитета и нарушениях (или возрастного недоразвития) кашлевого рефлекса, особенно у детей до 1 месяца и новорожденных, он может отсутствовать.
Важно не упускать самые неспецифические и мало выраженные симптомы – утомляемость, нарушения сна и аппетита, вялость, бледность и другие – для своевременного распознавания болезни и своевременной диагностики. Важно! Даже если замеченные симптомы кажутся незначительными – обязательно следует рассказать о них врачу! Лучше перестраховаться, чем упустить время!
Важно! Даже если замеченные симптомы кажутся незначительными – обязательно следует рассказать о них врачу! Лучше перестраховаться, чем упустить время!
Что означает КТ1, КТ2, КТ3, КТ4 при вирусной пневмонии COVID-19?
Чтобы врачи могли объективно оценивать объем поражения легких, взвешивать риски и реагировать на вызовы, был принят единый стандарт классификации вирусных пневмоний по степени тяжести, где:
КТ-0 — отсутствие признаков вирусной пневмонии;
КТ-1 — легкая форма пневмонии с участками «матового стекла», выраженность патологических изменений менее 25%;
КТ-2 — умеренная пневмония, поражено 25-50% легких;
КТ-3 — среднетяжелая пневмония, поражено 50-75% легких;
КТ-4 — тяжелая форма пневмонии, поражено >75% легких.
Процент деструкции легочной ткани определяется по томограммам. Врач-рентгенолог оценивает по пятибалльной шкале каждую из пяти долей легких.* Если признаки пневмонии не выявлены, то значение соответствует 0; 1 балл свидетельствует о поражении легких 5%, и так далее.
* Согласно «Временным методическим рекомендациям» Министерства Здравоохранения РФ от октября 2020 г., принятая и описанная выше балльная система оценки легочных сегментов и долей упразднена. Объективность оценки поддерживается программным обеспечением и медицинской экспертизой.
Иными словами, сокращение КТ1, КТ2, КТ3 или КТ4, которое врач-рентгенолог пишет в заключении, указывает на объемы нефункциональной легочной ткани в совокупности с другими признаками, характерными для той или иной стадии. Это эмпирическая визуальная шкала, принятая рентгенологами.
Данную шкалу визуальной оценки легких по результатам компьютерной томографии (или МСКТ) разработали только во время пандемии новой коронавирусной инфекции. Ее ввели специалисты из Центра диагностики и телемедицины США, изучив КТ-исследования 13 003 человек, которые составили основную выборку.
Примечательно, что скорость перехода пневмонии к следующей, более осложненной степени зависит не только от возраста пациента (чем старше, тем быстрее), но и от текущей стадии заболевания. А именно, если вирусная пневмония SARS-CoV-2 у пациента была выявлена еще на первой стадии (КТ1), то предотвратить переход к следующей (КТ2) будет легче как минимум потому, что сравнительно малому числу вирионов требуется больше времени, чтобы распространиться по легким и спровоцировать более обширный воспалительный процесс. В то время как переход от КТ3 к КТ4 происходит очень быстро, и тогда жизнь пациента находится под угрозой. Анализируя уже упомянутую группу пациентов, ученые из США пришли к выводу, что при переходе в следующую группу, риск летального исхода при коронавирусе увеличивался примерно на 38%.
Процент вовлечения паренхимы (собственно поражения) легких в заключениях обычно указан приблизительно, поэтому диапазон значений может быть довольно широким, однако это не главный показатель. При определении степени тяжести воспаления легких учитываются и другие признаки воспаления легких:
1) Наличие «матовых стекол» на сканах КТ, их локализация, консолидация. «Матовые стекла» — это светлые участки легких на томограммах, которые свидетельствуют об очагах инфильтрации. Плотная ткань не пропускает рентгеновские лучи. «Матовые стекла» — основной признак поражения легких на КТ. Их распространенность и консолидация соответствует тяжелым стадиям пневмонии КТ3 и КТ4.
2) Утолщение междолькового пространства легких или «симптом булыжной мостовой» — ткань легких на сканах КТ имеет внешнее визуальное сходство с брусчаткой. Соответствует тяжелой стадии пневмонии КТ4.
3) Симптом «обратного гало» или «ободка́» — на томограммах выглядит как светлые кольца. Это участки уплотнения вокруг очага инфекции. Считается признаком организующейся пневмонии.
4) Ретикулярные изменения — тонкие линии патологически измененного легочного интерстиция, формирующие сеть.
Если в заключении указана «полисегментарная пневмония», это значит, что признаки воспалительного процесса обнаружены в обоих легких, в нескольких сегментах.
Доказательства поствакцинальных осложнений.
- Появление клинических симптомов после введения вакцины вовсе не означает, что именно вакцина вызвала эти симптомы. Последние могут быть связаны с присоединением какой-либо интеркуррентной инфекции, которая может изменить и утяжелить реакцию организма на прививку, а в ряде случаев способствовать развитию поствакцинальных осложнений.
- В таких случаях для доказательства причинной связи между вакцинацией и патологическим синдромом должно быть проведено тщательное расследование. Так, после введения живых вирусных вакцин наиболее доказанной эта связь является при выделении и идентификации вакцинного штамма от больного. Вместе с тем, после прививки живой полиомиелитной вакциной вакцинный штамм может выделяться из стула вакцинированного в течение нескольких недель, и поэтому появление в этом периоде клинических симптомов энцефалита вовсе не означает, что они обусловлены вирусом полиомиелита. Более надежным доказательством причинной связи в таких случаях может быть выделение вируса из естественно стерильной ткани или жидкости организма, таких как мозг или ликвор.
Дыхательные расстройства
Расстройства дыхания могут быть как причинами, так и последствиями пневмонии. В качестве причин выступают дыхательные расстройства у недоношенных, ослабленных детей, рожденных от матерей с аутоиммунными заболеваниями или после Кесарева сечения, а также последствия родовых травм, асфиксии, гипоксии и осложненных родов.
Дефицит сурфактанта
К основным дыхательным расстройствам относят:
- незрелость центра контроля дыхания;
- неполное раскрытие легких;
- незрелость механизма выработки сурфактанта;
- ателектазирование (спадание альвеол);
- аспирация;
- отек легких;
- кровоизлияния;
- органические изменения ткани легких.
Эти изменения могут быть как причинами, так и последствиями (осложнениями) пневмонии.
Первые признаки дыхательных расстройств:
- появление учащенного дыхания не высокой глубины – более 100 вдохов в в минуту;
- раздувание крыльев носа и синхронное движение головой;
- ускоренный ритм сердечных сокращений;
- приглушенные сердечные тоны при прослушивании.
Клиническая картина пневмонии
По клиническим проявлениям пневмония у грудных детей и до подросткового возраста значительно отличается от симптоматики взрослого человека.
Это обусловлено:
- более слабым иммунитетом;
- менее сформированными органами дыхательной системы, в которых происходит застой слизи;
- слабой дыхательной мускулатурой, которая не позволяет эффективно откашливать мокроту;
- дыханием при помощи диафрагмы (у младенцев) на которое влияет состояние органов ЖКТ.
Дыхательная недостаточность
Основным симптомом пневмонии у детей и взрослых является дыхательная недостаточность – учащенное дыхание. Нормальный показатель дыхания – это соотношение частоты пульса и дыхания 3 к 1.
При признаках пневмонии этот показатель нарушается и может составлять 2 к 1 и 1 к 1. Например, при показателе пульса 90 частота дыхания может составлять 40.

Нехватка воздуха – основной признак пневмонии
Таблица № 1. Норма вдохов у грудничков.
| Возраст ребенка | Норма вдохов в минуту | Отклонение, вдохов в минуту |
| До 2х месяцев | До 50 | Более 60 — симптом пневмонии у грудничка |
| От 2х месяцев до года | От 25 до 40 | Более 50 |
| От 12 месяцев | До 30 | Более 40 |
Дыхательная недостаточность также проявляется:
- поверхностным дыханием;
- посинением кожи в области носогубного треугольника;
- бледностью всех кожных покровов.
Повышение температуры тела
Второй характерный признак пневмонии – повышение температурных показателей тела, которые значительно выше, чем при респираторных заболеваниях. Гипертермический показатель при пневмонии достигает 39-40°С.
Воспаление легких не всегда сопровождается увеличением температурных показателей тела
Но стоит учитывать, что повышение температурного показателя до высоких отметок не всегда сопровождает пневмонию:
- Для атипичных форм пневмонии характерна температура не выше 38°С.
- Признаки воспаления легких у грудничка (из-за неразвитой иммунной системы) — температура в пределах 37,5°С, а иногда и 37,1°С.
- В любом возрасте и при любом виде пневмонии может резко повыситься температура, в первые дни заболевания, а потом упасть до субфебрильных показателей.
Кашель
Кашель – неоднозначный симптом.
Чаще всего он наблюдается в случае когда:
- инфекция поражает не только легочную ткань, но и бронхи;
- пневмония является осложнением ОРЗ.
Тип кашля при пневмонии зависит от типа заболевания.
Он может быть:
- сухим в первые дни, далее мокрый;
- сухим на протяжении всей болезни;
- с первых дней мокрым;
- с отхождением небольшого количества мокроты желтого или зеленого цвета;
- с отхождением ржавой мокроты, которая образовывается из эритроцитов при повреждении мелких капилляров.
Другая симптоматика
Наличие дополнительных симптомов зависит от возраста ребенка. Клиническая картина у детей до года не так явно выражена, температура может подниматься незначительно, а кашель и, вовсе, отсутствовать. Пневмония у грудничков распознается по косвенным признакам.
Симптомы воспаления легких у грудничка:
- сниженный тонус мышечной ткани;
- общая вялость;
- отказ от груди;
- частые срыгивания;
- жидкий стул;
- насморк;
- кашель, возникающий в момент плача или кормления;
- цианоз носогубного треугольника;
- отдышка (в раннем возрасте может сопровождаться кивками головы в такт вдоху, вытягиванием губ и пенистыми выделениями из носа и рта);
- втяжение кожного покрова при дыхании, со стороны больного легкого.

Отказ от груди у младенца – признак нездорового состояния
Характерная симптоматика для детей дошкольного, школьного и подросткового возраста:
- Болевой синдром в области груди при кашле.
- Временная остановка дыхания.
- Нарушение ритма, глубины и частоты вдохов.
- Общая слабость.
- Головная боль.
- Снижение аппетита.
- Озноб и потливость.
Ларингит у детей
Для маленьких детей ларингит – опасное заболевание. Бурный воспалительный процесс может быстро привести к отёку гортани. Такое развитие болезни особенно характерно для ребёнка-аллергика. Дыхание становится затруднённым и свистящим, появляется «лающий» кашель.
В тяжёлых случаях отёк настолько сильно перекрывает доступ воздуха в гортань, что ребёнку не хватает кислорода, и он начинает задыхаться. Это – так называемый ложный круп или стеноз гортани
Поэтому важно вовремя диагностировать заболевание и назначить курс лечения ларингита.
Немедленно обращайтесь к врачу, если у Вашего ребёнка:
- слышатся высокие или свистящие звуки во время вздоха;
- затруднено дыхание;
- затруднено глотание;
- высокая температура (выше 39°С).
Прикорневая пневмония: признаки и особые свойства
Данная форма заболевания отличается местом локализации инфекции — она поражает ткани у лёгочного корня, поэтому прикорневую пневмонию очень сложно диагностировать. Различные исследования — рентгеновский снимок, осмотр и выслушивание могут давать разную информацию о месте нахождения поражения. Если это произошло, то скорее всего, у ребёнка прикорневое воспаление лёгких.
Болезнь имеет затяжной характер, она может протекать с ярко выраженными симптомами интоксикации, но так же может их не иметь. Нередко она протекает без нарушений дыхания и хрипов, лишь с незначительным повышением температуры тела. Наличие или отсутствие симптомов зависит, прежде всего от типа возбудителя.
У грудничков можно определить наличие болезни, если кроха часто просит грудь, но сосёт вяло, носогубные треугольник принимает синюшный цвет, в межрёберном пространстве при дыхании у ребёнка втягивается кожа. Если признаки присутствуют, то они проявляются в следующих состояниях:
- сильный, приступообразный сухой кашель;
- выделение большого количества мокроты;
- жёсткое дыхание;
- хрипы;
- ринит;
- першение в горле;
- слабость и озноб в самом начале заболевания.
Кто и когда может взять больничный при коронавирусе?
На выплаты по временной нетрудоспособности из Фонда социального страхования РФ могут претендовать только официально трудоустроенные граждане, с заработной платы которых ежемесячно удерживался налог.
Индивидуальным предпринимателям (ИП) и самозанятым, а также людям, работающим без официального трудоустройства выплаты не положены.
На оплачиваемый больничный может претендовать пациент с подтвержденным коронавирусом или вирусной пневмонией, вызванной CODID-19.
Больничный могут взять контактные лица, родственники, люди, которые ухаживают за больным и систематически с ним контактируют.
В частности, больничный может взять родитель, ребенок которого заболел.
Больничный на все время пандемии могут взять пациенты с хроническими заболеваниями, попадающие в группу риска по развитию осложнений.
Перечень таких заболеваний утвержден Комитетом по здравоохранению РФ и позволяет сотруднику взять больничный (важно! но только на все время карантина — срок, установленный регионом), предварительно встав на учет в поликлинику по месту жительства.
Больничный на работе могут взять граждане РФ, вернувшиеся из-за эпидемиологически неблагополучных стран и вынужденные провести две недели в самоизоляции в связи с карантином.
На больничный уходят работающие граждане старше 65 лет в связи со специальным распоряжением местных властей и Главного санитарного врача РФ, поскольку пожилые люди находятся в группе наиболее высокого риска при коронавирусе. Важно понимать, что денежная компенсация по болезни или в случае контакта с больным будет меньше заработной платы
Поэтому при легком течении коронавируса работник может договориться с работодателем об удаленной занятости
Важно понимать, что денежная компенсация по болезни или в случае контакта с больным будет меньше заработной платы. Поэтому при легком течении коронавируса работник может договориться с работодателем об удаленной занятости
Отправить пациента на больничный может только лечащий врач — государственной или частной клиники (при наличии соответствующей лицензии и возможности проведения медицинской экспертизы). Доктор уточнит жалобы и оценит состояние здоровья пациента. Врачи скорой помощи не уполномочены выдавать больничный.
При коронавирусе наблюдаются такие симптомы, как повышенная температура тела, общая слабость и утомляемость, потеря обоняния и другие нарушения в работе внутренних органов.
Если коронавирус спровоцировал воспаление легких, пациента, как правило, начинают беспокоить симптомы респираторного заболевания: одышка, кашель, дискомфорт в грудной клетке.
Но визуального осмотра, аускультации и пульсоксиметрии недостаточно для постановки диагноза и выдачи больничного листа. Коронавирус считается подтвержденным по результатам лабораторного ПЦР-теста. Если врач подозревает, что у пациента может быть пневмония, вызванная COVID-19, больному рекомендуют сделать КТ легких. Воспаление легких — распространенное осложнение новой коронавирусной инфекции. Для восстановления пациенту потребуется больше времени, при этом назначается более интенсивная терапия.
Для получения больничного пациентам с хроническими заболеваниями следует встать на учет в поликлинику. Пожилые люди старше 65 лет и люди, вернувшиеся из-за границы, вынуждены соблюдать режим самоизоляции, поэтому оформить больничный они могут дистанционно через портал Госуслуг. Такой порядок установлен специальным распоряжением Правительства РФ, но он не является окончательным и может быть изменен.
Если вы контактировали с зараженным человеком, то можете взять больничный по случаю карантина или уточнить у руководителя предприятия возможность работать две недели удаленно.
Больничный лист можно оформить в электронном или письменном виде. Эти данные заносят в базу ФСС, которая доступна работодателю после авторизации в личном кабинете.
В каждом листке временной нетрудоспособности проставляется код для выплаты пособия, который будет разным у пациентов с подтвержденным коронавирусом (код 01) и контактного лица, вынужденного без выраженных признаков заболевания уйти на карантин (код 03).
Причины возникновения
По причинам возникновения в медицине пневмония делится на первичную и вторичную форму.
Первичная пневмония – патология, возникшая на фоне заражения болезнетворными микроорганизмами, вторичная – обострение патологий верхних и нижних дыхательных путей (ОРВИ, бронхит, грипп, ангина), а также других соматических заболеваний.
Этиология первичных и вторичных пневмоний:
- Бактериальные.
- Вирусные.
- Микоплазменные.
- Грибковые.
Бактериальная пневмония
Бактериальная пневмония – воспалительный процесс легочной ткани, вызванный бактериальным поражением.
Чаще всего в качестве возбудителя бактериальной пневмонии может выступать:
- гемофильная палочка;
- пневмококковая инфекция;
- золотистый стафилококк;
- синегнойная палочка;
- энтеробактерии;
- анаэробы.
Бактерии – причина опасной бактериальной пневмонии
Воспаление легочной ткани также может вызываться специфической патогенной флорой, при наличии таких бактериальных поражений, как сибирская язва, брюшной тиф, гонорея, сальмонеллез, коклюш.
Вирусная пневмония
Вирусная пневмония – острый воспалительный процесс в нижних отделах дыхательной системы на фоне вирусного заболевания.
Возбудители вирусной пневмонии:
- грипп А, В;
- парагрипп;
- корь;
- аденовирус;
- герпес;
- ветряная оспа.
Микоплазменная пневмония
Микоплазменная пневмония – атипичная форма заболевания, вызванная возбудителем Mycoplasma pneumoniae. Это простейшие одноклеточные микроорганизмы без клеточной стенки и ядра.
Данный тип заболевания встречается в 50% случаев от всех пневмоний и поражает преимущественно младенцев, дошкольников и подростков. Заражение происходит воздушно-капельным путем.
С током воздуха микоплазма попадает в верхние отделы дыхательной системы, а далее через бронхи в легочную ткань, где в альвеолах происходит их размножение. Группа риска – дети с хроническими заболеваниями и ослабленным иммунитетом.
Также толчком к развитию микоплазменной пневмонии может послужить переохлаждение и несбалансированное питание.
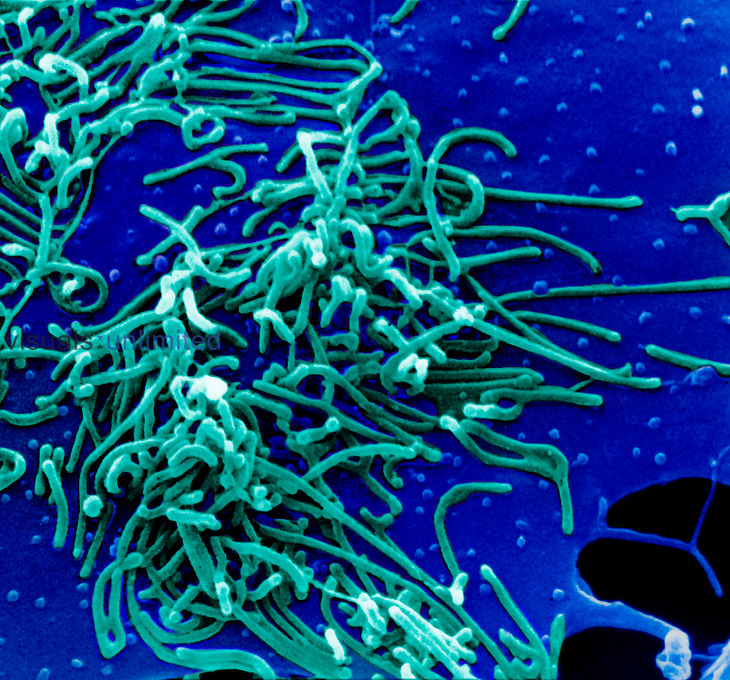
На фото Mycoplasma pneumoniae – возбудитель микоплазменной пневмонии
Источником заражения выступает зараженный или носитель без симптомов. Наиболее часто инфицирование детей происходит в детских садах, школах. У новорожденных микоплазменная пневмония – врожденное заболевание, которое протекает наиболее тяжело с поражением всех внутренних органов.
Грибковая пневмония
Грибковая пневмония – воспалительный процесс в легочной ткани, вызванный грибками, которые поражают нижние отделы дыхательных путей.
Грибы-возбудители пневмонии:
- плесневые Aspergillus, Mucоr;
- дрожжеподобные Cаndida;
- эндемичные диморфные Blastоmyces, Cоccidioides, Histoplasma;
- пневмоцисты Pneumоcystis;
- кандида C. Albicans;
- аспергиллы и пневмоцисты P. carinii.
Грибковые пневмонии поражают все возрастные категории. Большинством грибков можно заразиться во влажных помещениях, при наличии гнилой древесины, от воды и пыли и, только пневмоцисты передаются от человека к человеку.
Грибок проникает с загрязненным потоком воздуха в верхние дыхательные пути, далее мицелии и споры опускаются в легкие.
Причины бронхита у детей
Как и у взрослых людей, бронхит у детей развивается преимущественно из-за вирусной инфекции. Летом ребенок набирается сил, а осенью, зимой и весной болеет очень часто. Это привычная картина, особенно если ребенок ходит в детский сад или образовательное учреждение. Организм ребенка атакуют следующие вирусы:
- грипп типа А, B, С и парагрипп;
- адено- и риновирусы;
- короновирус
- респираторно-синцитиальный вирус
- метапневмовирус
Гораздо реже, чем вирусы, но гораздо чаще, чем у взрослых, причиной бронхита у маленьких детей становятся бактериальные инфекции:
- возбудитель коклюша (бордетелла);
- хламидии;
- микоплазма;
- стафилококки;
- пневмококки;
- стрептококки.
Методы лечения ларингита
Обычно лечение ларингита проводится домашними средствами, такими как ингаляции, тёплое питьё, уменьшение нагрузки на голосовые связки (по возможности следует больше молчать). При осуществлении лечения ларингит проходит за одну-две недели.
Обращаться по поводу лечения ларингита к врачу следует, если:
- Ваш голос полностью пропал;
- симптомы ларингита сохраняются более двух недель (т.е. если ларингит стал хроническим).
При ларингите у маленького ребёнка следует вызвать врача на дом. Взрослому с симптомами ларингита можно обратиться к ЛОРу, семейному врачу или терапевту. Ребёнка можно показать педиатру или детскому ЛОРу.
Медикаментозное лечение
В случае густой и вязкой мокроты обычно назначаются отхаркивающие средства и препараты, разжижающие мокроту. Если традиционное лечение острого ларингита оказывается нерезультативным, могут быть назначены антибиотики.
Физиотерапия
Для лечения хронического ларингита применяется физиотерапия. Проводится электрофорез, УВЧ или УФО на область шеи.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Плевроцентез или торакоцентез
В ходе этих процедур происходит механическое удаление жидкости. Обезболивание производится местной анестезией.
Обычно врач старается перед центезом стабилизировать состояние сердечно-сосудистой и дыхательной систем с помощью симптоматической терапии.
Пациент находится в положении сидя, слегка наклонившись вперед, руки кладет на специальный стол или заводит за голову.
Жидкость откачивается (аспирация жидкости из плевры), вставляются катетеры, через которые еще некоторое время выделяется экссудат. Откачивание жидкости из легких не занимает много времени – около 15 минут.
После этого катетеры изымаются и место прокола опять обрабатывают спиртом. Накладывается стерильная повязка.
Иногда, при необходимости, катетеры оставляют на некоторое время. Проводят контрольную рентгенографию.
Процедура откачивания жидкости должна выполняться исключительно в стерильных условиях. Поэтому откачивание жидкости из легких на дому не проводят.
В зависимости от цели аспирация может быть терапевтической или диагностической.
Процедуру выполняют опытные высококвалифицированные врачи, которые специализируются на лечении различных заболеваний, в том числе и у онкологических больных. После торакоцентеза легкие могут снова расправиться, состояние больного улучшается, возвращается возможность проведения активной терапии по назначению врача.
Наши врачи имеют большой опыт проведения торакоцентеза.
После проведения процедуры у больных восстанавливается дыхательная функция, повышается качество и продолжительность жизни.
Требуется предварительная запись!
Наши врачи высшей квалификационной категории со стажем работы более 20 лет!
и.о. главного врача
Дипломированный врач, и.о. главного врача, председатель лечебной комиссии, реабилитолог
Мокринский Юрий Александрович
Врач специалист
Дипломированный врач, специалист по лечению заболеваний органов дыхания и сердечно-сосудистой системы.
Валл Татьяна Евгеньевна
Врач специалист
Врач-специалист, реабилитолог, функциональный диагност, терапевт, кардиолог, пульмонолог, член научного совета.
Телефон: 8 (495) 648-62-44
Риск развития осложнений после вакцинацией и риск после соответствующих инфекций
| Вакцина | Поствакцинальные осложнениячисло случаев/число вакцинированных | Вероятность осложнений в случае заболевания непривитых |
| Корь-паротит-краснуха | Тромбоцитопения 1/40000 | до 1/300 |
| Асептический (паротитный) менингит (штамм Jeryl Lynn)меньше 1/100000 | до 1/300 | |
| Корь | Тромбоцитопения 1/40000 | до 1/300 |
| Энцефалопатия 1/100000 | до 1/300 | |
| смертельный исход до 1/500 | ||
| Коклюш-дифтерия-столбняк | Энцефалопатия до 1/300000 | до 1/1200 |
| Коклюш смертельный исход 1/800 | ||
| Дифтерия смертельный исход 1/20 | ||
| Столбняк смертельный исход 1/5 | ||
| Вирус папилломы | Тяжёлая аллергическая реакция 1/500000 | Рак шейки матки до 1/4000 |
| Гепатит В | Тяжёлая аллергическая реакция1/600000 | Риск заражения до 1/700 |
| Туберкулёз | Диссеминированная БЦЖ-инфекция до 1/300000 | Риск заболеть до 1/500 |
| БЦЖ-остеит до 1/100 000 | ||
| Полиомиелит | Вакциноассоциированный вялый паралич до 1/160000 | Паралич до 1/100 |
Поражение легких при пневмонии
Пневмония поражает альвеолы — концевые участки легких. Они заполняются жидкостью или гноем. Для атипичной пневмонии, а также для новой коронавирусной инфекции (COVID-19) характерен фиброз легких. Это осложнение, при котором легочная ткань заменяется соединительной, происходит патологическое разрастание соединительной ткани.
Альвеолы представляют собой небольшие воздушные ячейки в легком, когда их объем сокращается из-за фиброза или скопления жидкости, происходит критическое нарушение дыхательной функции. У человека возникает одышка, кашель с мокротой (иногда с кровью), повышается температура тела.

Иногда заболевание протекает бессимптомно, и это особенно опасно, поскольку носитель вируса и болезнетворных микроорганизмов продолжает вести привычную и, что не менее важно, общественную жизнь. Между тем, его легкие постепенно разрушаются
Если вовремя не выявить пневмонию с очаговым поражением легких и не предпринять лечения, последствия могут быть тяжелыми и необратимыми.
Пневмония бывает односторонней и двусторонней. Если легкие поражены на 10-25% и менее, то заболевание поддается амбулаторному лечению. Повреждение легочной ткани на 30-50% уже является показанием к госпитализации. Если поражено более 50% легких, то это свидетельствует о тяжелой форме пневмонии.
Однако такие признаки как дыхательная недостаточность, кашель, жар и насморк характерны и для других заболеваний: ОРВИ, гриппа, бронхита и даже для аллергии. Как же выявить пневмонию и отличить воспаление легких от других респираторных заболеваний? Рассмотрим, какие симптомы характерны для пневмонии, кто более всего подвержен воспалению легких, и как его диагностируют.
Почему аденовирусными инфекциями чаще всего болеют дети
Первые 6 месяцев жизни дети практически не болеют аденовирусной инфекцией. Это связано с тем, что в этом возрасте дети обладают пассивным иммунитетом, унаследованным ими от матери. Потом врожденный иммунитет утрачивается, и дети начинают болеть.
Аденовирусная инфекция
До 7 лет ребенок успевает переболеть аденовирусной инфекцией несколько раз. Каждый раз организм вырабатывает специфический иммунитет к конкретному виду аденовирусов, но поскольку их несколько, ребенку приходится болеть неоднократно. После 7 лет, как правило, приобретенный иммунитет есть уже ко всем видам аденовирусов, и аденовирусная инфекция им уже не страшна.
Со временем иммунитет утрачивается, поэтому аденовирусной инфекций могут болеть и взрослые люди.
Симптомы коронавируса у детей
По данным научно-исследовательской базы PubMed, коронавирус у детей проявляется следующими симптомами:*
- Лихорадка и высокая температура (64% больных);
- Кашель (35%);
- Ринорея (16%);
- Расстройства ЖКТ: понос, рвота, диарея, метеоризм (12%).
Последствия коронавируса у детей по результатам лабораторной диагностики:
- Лимфопения (33%);
- Повышение уровня D-димера (52%);
- Повышение уровня С-реактивного белка (40%).
Специфические признаки коронавируса у детей разных возрастных групп:
1. У детей 0-12 месяцев:
- «Ковидные пальцы» — воспаления, локализованные в области конечностей (пальцев рук и ног), напоминают легкое обморожение;
- Раздувание крыльев носа — происходит на фоне нарушения дыхания, появления хрипов;
- Ребенок заметно устает во время грудного вскармливания, отказывается от материнского молока.
2. У детей от 1 года до 8 лет:
У детей из этой возрастной группы чаще наблюдается ринит и пневмония — выраженные симптомы острого респираторного заболевания разной степени тяжести. Наиболее распространенным радиологическим признаком воспаления легких на КТ у детей является симптом «матового стекла».
3. У детей от 8 до 12 лет:
Признаки коронавируса практически идентичны заболеванию у взрослого человека.
Чтобы оценить выраженность симптомов коронавируса у маленьких детей, обратимся к сравнительному исследованию группы китайских врачей.* Были изучены истории болезней 9 детей младенческого возраста (лабораторные анализы, данные КТ легких) и членов их семей, поступивших в больницу. Примечательно, что взрослые были сильно больны: в 57,1% случаев отмечена тяжелая лихорадка, в 71,4% случаев — патологические изменения в легких (вирусная пневмония), в 50% случаев — лимфоцитопения. Между тем только у 3 маленьких пациентов были симптомы лихорадки (22,2%) или кашля (11,2%), а у 6 детей (66,7%) никаких симптомов не было.
Особенности лечения пневмонии
Если при возникновении заболевания грудничков и детей раннего возраста обязательно госпитализируют, то пневмония у ребенка, которому исполнился 1 год и более, может лечиться амбулаторно.
Исключение составляют лишь ситуации с развитием острой дыхательной недостаточности и лавинообразно нарастающими признаками ухудшения состояния.
В арсенале современной медицины есть большое количество эффективных антибиотиков, а также антибактериальных средств, которые с успехом подавляют развитие инфекции.
Лечение должно быть назначено только квалифицированным детским врачом-пульмонологом или педиатром. И проводиться лечебные мероприятия обязаны под строгим медицинским контролем.
Неукоснительное исполнение врачебных назначений – верный способ вылечить пневмонию у ребенка, не допустить рецидива заболевания и избежать серьезных осложнений.
Обращайтесь за консультацией к опытным детским врачам в «Он Клиник бейби». Здесь Вам обязательно помогут!






