Отторжение грудных имплантатов после маммопластики
Содержание:
- Всегда ли отмечаются выделения при внедрении эмбриона в матку?
- 7 ДПП пятидневок – тест
- Подготовка к процедуре ЭКО
- Послеоперационные осложнения
- Когда ждать
- Какая реакция организма считается нормой
- Выделения в день переноса эмбрионов
- Диагностика
- Методы лечения
- Антибиотики после имплантации зубов
- Что влияет на успех имплантации
- Признаки зачатия
- На что обратить внимание при лечении зубов во время беременности
- Использование тест-полосок
- Три неделя после ЭКО. Развитие эмбриона
- Почему происходит кровотечение при имплантации?
- Как избежать осложнений после имплантации
- Обследования перед ЭКО
- Искусственное оплодотворение и имплантация эмбриона
- Опасные выделения после переноса эмбрионов
Всегда ли отмечаются выделения при внедрении эмбриона в матку?
Не во всех случаях при трансплантации эмбриона в полость матки отмечаются мажущие выделения. Иногда этот процесс происходит совершенно незаметно для женщины, особенно, если зачатие осуществлялось искусственным путем (при помощи ЭКО), так как в этом случае оплодотворенную яйцеклетку сразу же внедряют в матку и незначительные выделения могут наблюдаться только первые несколько часов после проведенной процедуры.
Однако иногда и после ЭКО через пару дней у женщин отмечается незначительное выделение крови из влагалища, что тоже не считается отклонением, особенно если такое явление наблюдается на 5–6 сутки после процедуры. При этом об успешном искусственном оплодотворении могут свидетельствовать густые темные выделения, которые не имеют специфического запаха.
Открытие кровотечения – выделение большого количества крови, не является нормальным ни при естественном зачатии, ни при искусственном. Его возникновение свидетельствует об отторжении плодного яйца и о наличии высоких рисков наступления выкидыша.
Нехарактерные и маловыраженные симптомы, возникающие при трансплантации плодного яйца, одни женщины часто путают с другими состояниями, которые также могут спровоцировать появление скудных и мажущих выделений. К ним относятся:
- Частые стрессы.
- Прием оральных контрацептивов.
- Механические повреждения слизистых влагалища во время секса (в данном случае выделения возникают сразу же после интимной близости и также наблюдаются в течение нескольких часов).
7 ДПП пятидневок – тест
Тесты на беременность позволяют определить симптомы гестации на ранних сроках еще до проявления характерной симптоматики. Во время сдачи анализа мочи или крови определяется содержание ХГЧ в организме. Продукция гормона обусловлена секреторной активностью тканей зародыша. Повышенное содержание гормона в организме женщины сигнализирует о наступлении беременности.
На 7-й день после подсадки эмбриона ХГЧ только начинает экскретироваться в кровь, определить его концентрацию на данном этапе гестации практически невозможно. Первый тест проводится на 14-й день после успешного оплодотворения, при этом концентрация гормона измеряется в мЕд/мл.
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Послеоперационные осложнения
Наиболее частые осложнения после имплантации зубов — это:
- Болевой синдром. Нормой является легкая болезненность десны в районе имплантации в течение 1-2 дней. В случае, когда сильная боль не проходит даже после рекомендованного в общих случаях обезболивающего, следует обратиться к врачу, потому что это чаще всего является симптомом осложнения.
- Воспаление.
- Расхождение швов.
- Кровоизлияния. После операции из десны часто отделяется сукровица, количество которой быстро уменьшается и сходит на нет. Ее достаточно бывает снять ватными тампонами. Но если кровотечение становится интенсивнее, следует немедленно обратиться к врачу.
Встречаются также такие осложнения, как воспаление пазух, периимплантит (воспаление тканей вокруг имплантата, ведущее к разрушению ткани опорной кости), гиперплазия слизистой (патологическое разрастание слизистой оболочки в районе имплантата), повреждения имплантата и протеза.
Когда ждать
Для расчета даты наступления имплантационного кровотечения необходимо знать продолжительность менструального цикла. В среднем его длина составляет 28 суток. Овуляция приходится на середину цикла, то есть на 14-й день, плюс/минус одни сутки. Учитывая жизнеспособность яйцеклетки (24 часа, максимум 48 часов) и точную дату незащищенного полового акта, можно высчитать дату имплантации и возникновения имплантационного кровотечения.
Яйцеклетка попадает в плодовместилище на 5-6 сутки после зачатия, где около 24 часов определяет место в маточной стенке для имплантации. Данный процесс занимает примерно 40 часов, но возможно его сокращение до 3 часов или удлинение до 2 суток. Полное погружение бластоцисты в маточную слизистую завершается к 7-8 суткам с момента оплодотворения, соответственно, ожидать появления имплантационного кровотечения следует в эти же сроки. Таким образом, кровяные выделения, свидетельствующие о свершившейся имплантации, появятся за неделю до очередной менструации, в некоторых случаях (поздняя имплантация) за сутки до нее.
При проведении процедуры ЭКО имплантационное кровотечение наблюдается чаще, но наступает оно позднее, на 8 – 10 сутки после овуляции (забор яйцеклетки, оплодотворение в пробирке, подсадка бластоцисты в матку).
Какая реакция организма считается нормой
Проявляется после прекращения действия анестезии. Неизбежная реакция.
Может быть дергающей, пульсирующей, тупой, острой, локализованной или размытой, иррадиирущей.
Все эти проявления – норма, но только первые пять дней.
Лекарства, которые назначает врач, помогут справиться с проблемой.
Если время проявления боли превышает пять дней, нужна консультация специалиста. Возможно, развивается воспаление.
Отечность
Проявляется через несколько часов после процедуры. Это реакция организма на хирургическое вмешательство. В норме держится несколько дней, затем проходит.
Отек несколько уменьшится при воздействии холода — к прооперированному месту прикладывают лед на 10-20 минут.
Если отек держится дольше недели, в организме начинается воспалительный процесс.
Онемение
В норме ощущается до десяти часов после проведения имплантации.
Если онемение ощущается более продолжительное время, то имеет место повреждение лицевого нерва. Такое отклонение может наблюдаться только в нижней челюсти. Заживление травмированного нерва требует длительного времени – нескольких месяцев.
Кровотечение
Оперируемый участок десны может немного кровить в первое время. Возможно, пациент принимал препараты, препятствующие свёртыванию крови.
Кровотечение наблюдается в течение недели, дольше — свидетельствует о травмировании сосудов. Более продолжительное проявление симптома повышает риск образования гематомы и нагноения.
Расхождение швов
После проведения операции по классическому протоколу на рану накладывают швы. Их расхождение говорит о механическом повреждении или развитии воспалительного процесса.
Повышенная температура. Это обычная реакция организма. В норме повышение не превышает 38оС и не дольше 3 дней. При более длительном проявлении повышенной температуры можно судить о развитии воспаления.
Выделения в день переноса эмбрионов
Врачи-репродуктологи считают, что в день переноса эмбрионов выделения не должны существенно отличаться от обычных.
Нормальные физиологические выделения имеют следующие признаки:
- Бесцветные (прозрачные)
- Однородные
- Без запаха
- Скудные (не более одной чайной ложки в сутки)
- Не вызывающие неприятных ощущений (зуда, жжения и т.д.)
Подобные выделения в день переноса эмбрионов – это стандартная слизь, вырабатываемая влагалищем для поддержания естественной микрофлоры и кислотного уровня, а также для недопущения сухости. Они считаются нормой и не являются поводом для беспокойства.
Иногда в день переноса эмбрионов женщины сталкиваются с выделениями другого характера – скудными кровянистыми следами на прокладке (между собой женщины называют подобное словом «мажется»), которые могут сопровождаться дискомфортным тянущим ощущением внизу живота и продолжаться несколько суток.
В подобном случае (и при любых отклонениях от нормы в выделениях в день переноса эмбрионов) следует незамедлительно проконсультироваться с врачом.
Диагностика
Имплантационное кровотечение можно диагностировать самостоятельно, если знать его основные признаки и внимательно изучить, например, на фото.
К ним относятся:
- скудные и кратковременные кровянистые выделения;
- слабые тянущие боли внизу живота;
- несильные спазмы, которые вызывает процесс разрушения слизистой матки и внедрения в нее зародыша.
Также, если ежедневно фиксировалась базальная температура, то по изменению ее значений можно определить, произошла ли имплантация: непосредственно перед нею она снижается до 36,8 ° С, а при внедрении зародыша вновь поднимается до 37 ° С.Через 2-3 дня после окончания выделений тест покажет наличие беременности, а женщина сможет заметить ее первые признаки:
- быстрая утомляемость;
- сонливость;
- резкие изменения настроения;
- частое мочеиспускание;
- болезненность сосков;
- ощущение тяжести и распирания в груди;
- чувствительность к запахам;
- смена вкусовых пристрастий.
Эти признаки могут быть и симптомами заболеваний, поэтому, даже при полной уверенности в успешной имплантации, необходимо через несколько дней после прекращения выделений посетить врача, который подтвердит или опровергнет самостоятельно поставленный диагноз.
На таких ранних сроках ни один аппаратный метод не сможет определить беременность, но при визуальном осмотре гинеколог заметит изменения шейки матки, обусловленные повышением уровня прогестерона – гормона, поддерживающего беременность
Это будет:
- цвет: розовый до беременности, теперь он станет синеватым — это связано с образованием новых сосудов и усилением кровотока;
- эластичность: в обычном состоянии шейка матки плотная, после имплантации она становится мягкой и пластичной;
- положение: шейка слегка опускается;
- консистенция слизистой пробки, защищающей матку от проникновения вредных микроорганизмов: в обычном состоянии слизь густая, при овуляции она становится более жидкой и остается таковой до момента имплантации, после чего вновь обретает густоту.
Кроме того, подтвердить факт беременности сможет анализ крови на ХГЧ, а через 10-12 дней, когда эмбрион немного увеличится в размерах, его можно будет увидеть и на экране УЗИ-сканера (при трансвагинальном обследовании).
Методы лечения
Имплантационное кровотечение, фото которого помогает в диагностировании, является одним из ранних признаков беременности и считается физиологической нормой. В лечении оно не нуждается при условии отсутствия симптомов неблагополучия.
Однако бывают случаи, когда вмешательство врача необходимо. Например, если процесс имплантации сопровождают следующие признаки:
| Симптомы | Описание |
| Острые, режущие приступообразные боли | Это может свидетельствовать о том, что в полости матки есть воспаление. Лечение состоит из нескольких этапов:
В основном, используется медикаментозное лечение (антибиотики, противовирусные препараты, которые можно применять при беременности) и физиопроцедуры, направленные на устранение воспалительного процесса. Оперативное вмешательство выполняется при запущенных заболеваниях, когда другие методы не дали результата |
| Сильные и продолжительные спазмы мускулатуры матки | Также при них в нижней части живота возникает чувство напряжения, тяжести. Спазмы на ранних сроках — симптом нарушения обменных процессов в тканях, что существенно снижает вероятность успешного развития беременности. Применяется консервативное лечение, в крайнем случае, показано оперативное вмешательство |
| Сильное вздутие живота, понос, рвота | Все эти симптомы присущи началу беременности, но могут указывать и на пищевое отравление, которое опасно для беременной. Больной показано:
Если домашнее лечение неэффективно, выполняется госпитализация |
Посещение специалиста также необходимо при появлении любых симптомов, указывающих на следующие заболевания:
внематочная беременность. Лечение выполняется оперативным путем. В зависимости от сроков и состояния пациентки, при операции удаляется плодное яйцо или частично/полностью детородный орган;

- угроза выкидыша. Для лечения, направленного на сохранение беременности, применяются гормональные, седативные и спазмолитические препараты, гемостатики, витаминные комплексы. Больной показан постельный режим, строгая диета. При раннем обращении к врачу и своевременно начатом лечении вероятность сохранить ребенка высокая;
- эндометриоз (разрастание стенок эндометрия). Больная должна находиться под наблюдением врача, ей показано медикаментозное лечение. Вопрос о приеме тех или иных лекарств решает врач после тщательного обследования пациентки.
Антибиотики после имплантации зубов
В целях профилактики врач назначает после операции курс антибиотиков. В большинстве случаев это является неизбежным, так как хирургическая травма даже при современном уровне развития медицины — это высокий риск инфицирования. Поэтому антибактериальные препараты, назначенные врачом, лучше не игнорировать, если вы не хотите дополнительно возложить на свой иммунитет ненужную нагрузку по борьбе с инфекцией.
Чаще всего курс антибактериальной терапии не превышает 7 дней, и назначаются при этом препараты широкого спектра — амоксициллин, амоксиклав, цефалоспорины. Они отличаются низкой токсичностью и давно зарекомендовали себя в качестве хорошо переносимых организмом человека.
Что влияет на успех имплантации
При планировании беременности немаловажно учитывать некоторые факторы, которые станут на преграде к вашей цели. Плодное яйцо в момент прикрепления достаточно чувствительно к внешней среде и нуждается в специальных условиях для дальнейшего развития
Если у вас были медицинские аборты, выкидыши, воспаления органов малого таза, нужно пройти тщательное лечение с последующим обследованием, которое подтвердит готовность матки и в частности эндометрия, к будущей беременности. Так как при попадании неокрепшего эмбриона в воспаленную полость матки, он не сможет выжить, и дальнейшее его развитие будет невозможной. Также следует сдать анализы на уровень гормонов надпочечников, прогестерона, эстрогена и т.д. Эти гормоны отыгрывают решающую роль при зачатии и развитии плода.
Еще планируя беременность, следует учитывать продолжительность приема гормональных препаратов и длительность использования внутриматочной спирали. Все эти факторы делают внутреннюю слизистую матки недостаточно чувствительной, в результате чего может развиться плацентация или шеечная беременность. Не забывайте также о вредных привычках. Откажитесь от употребления спиртных напитков и курения. Старайтесь больше проводить времени на свежем воздухе, в еде отдайте предпочтение нежирным сортам мяса и рыбы, свежим овощам и фруктам, которые богаты на витамины и минералы естественного происхождения. Избегайте контакта с вредными веществами, а также, если вы принимаете какие-то препараты, проконсультируйтесь с врачом об их побочных эффектах.
Прикрепление плодного яйца к полости матки – один из важнейших этапов в развитии эмбриона. От того, как будет происходить этот процесс, зависит дальнейшей развитие или неразвитее беременности
Поэтому важно прислушиваться к советам гинеколога и тогда через 9 месяцев у вас будет здоровый и крепкий малыш
Самые важные и интересные новости о лечении бесплодия и ЭКО теперь и в нашем Telegram-канале @probirka_forum Присоединяйтесь!
Признаки зачатия
Учитывая, что имплантационное кровотечение не всегда служит признаком удачного оплодотворения, женщина должна обратить внимание на присутствие других симптомов беременности. Появляются они не сразу, а через некоторое время и выглядят так:
- утренняя тошнота;
- постоянное ощущение усталости;
- набухание груди и боли в ней;
- перепады настроения, от удручающей плаксивости до немотивированной раздражительности;
- частое желание сходить по-маленькому;
- головокружение;
- длительная задержка менструации.
Многие женщины, целенаправленно стремящиеся забеременеть, отслеживают колебания базальной температуры во время менструального цикла. Показателем зачатия служит резкое падение температуры. Некоторые пациентки говорят о спазмах при имплантации эмбриона, но врачи считают, что это скорей мнительность, чем реальный симптом.
На что обратить внимание при лечении зубов во время беременности
Не каждый врач возьмется за лечение зубов во время беременности. Однако опытный стоматолог знает, от чего зависит успешность и безопасность лечения.
На каком сроке беременности проводить лечение
1 триместр (6-12 недели). Лечить зубы противопоказано. Закладываются все органы и системы малыша, гемато-плацентарный барьер не сформирован. Манипуляции в полости рта могут привести и к распространению инфекции и к нарушению развития плода. Запрет на лечение особенно касается рентген-исследований.
Исключение составляют болезни, при которых главный симптом – острая боль. Тогда производится минимальное вмешательство для облегчения состояния.
Стоматологу обязательно нужно сообщить о беременности, возможных аллергических реакциях, сопутствующих болезнях.
2 триместр (13-27 недели). Идеальное время для того, чтобы разобраться со стоматологическими проблемами. В этот период хорошо проводить следующие процедуры:
- профилактические мероприятия, санацию потенциальных очагов кариеса или пародонтита. Например, профессиональную чистку зубов;
- лечение гингивита (воспаления десен), который часто развивается из-за гормональных изменений и приводит к кровоточивости десен.
- лечение кариеса с применением безопасных современных материалов, которые не проникают через плаценту.
- удаление зубов. Если зуб уже разрушен и показано его удаление, то процедуру проводят максимально бережно.
3 триместр (с 28 недели).
Снова переходим в максимально щадящий режим. Во-первых, повышается угроза преждевременных родов. Во-вторых, сидеть в кресле стоматолога, даже в самом удобном, уже не очень комфортно. Также увеличивается нагрузка на сердечно-сосудистую систему, что может стать причиной обморока, падения давления или наоборот, его резкого повышения.
Использование тест-полосок
Почему не следует делать тесты на беременность после подсадки эмбрионов? Аптечные тесты реагируют на концентрацию в моче хорионического гонадотропина, который начинает продуцироваться после имплантации бластоцисты в матку. Если уровень гормона слишком низкий, тест-полоска дает отрицательный результат.
Очень часто результаты экспресс-тестов, полученные до 14 дня, не совпадают с теми, которые проводятся в стенах клиники. Причин тому может быть несколько:
- большая разница в содержании ХГЧ в моче и крови;
- недостаточная чувствительность реагента тест-полоски к гормонам;
- изменение уровня гормонов в крови, связанное с введением в организм препарата ХГЧ перед пункцией ооцита.
При проведении анализа с помощью тест-полоски многие женщины получают ложноотрицательный результат. Это может быть связано с недостаточной чувствительностью реагента. К примеру, уже на 9 день после подсадки эмбриона концентрация ХГЧ в крови может составлять 21 мЕд/мл. Большинство аптечных тестов реагируют на гормон только в том случае, если его уровень достигает 25 мЕд/мл.
Отрицательный результат теста
Что делать, если после подсадки эмбрионов тест отрицательный? При желании женщина может сделать повторный анализ. Но во время выбора подходящей тест-полоски нужно учитывать степень ее чувствительности: чем меньше числовой показатель, указанный на упаковке, тем выше восприимчивость реагента к ХГЧ. Некоторые струйные и кассетные тесты обладают чувствительностью до 10 мЕд/мл. С их помощью можно установить успешность ЭКО уже на 8-9 день после переноса эмбриона.
Три неделя после ЭКО. Развитие эмбриона
На третьей неделе беременности после ЭКО у зародыша происходит формирование нервной трубки. Фаза гаструляции завершается, и эмбрион теперь имеет форму нейрулы. На месте будущего позвоночного столба формируется постепенно углубляющийся изгиб. Смыкаясь, края углубления образуют нервную трубку – предшественницу головного и спинного мозга ребенка. Также происходит формирование зачатка сердца.
В этот же период начинается рост плаценты – уникального органа, обеспечивающего защиту и питание плода. Из трофобласта и эктодермы образуются амнион и хорион. Амниотическая полость заполняется околоплодными водами, а хорион начинает активно продуцировать ХГЧ. Размеры эмбриона достигают значения в 4 мм и его уже можно увидеть на УЗИ.
Почему происходит кровотечение при имплантации?
По прибытию к слизистой оболочке матки, оплодотворенная яйцеклетка лишается своего защитного слоя, что приводит к обнажению трофобласта, посредством которого плод и крепится к эндометрию. При этом трофобласт сохраняет свою важную функцию и в дальнейшем он примет активное участие в формировании плацентарной оболочки эмбриона.
Теперь что касается самого кровотечения. Как было сказано ранее, после оплодотворения яйцеклетки, организм будущей матери начинает активно готовиться к имплантации эмбриона и его вынашиванию. В результате этого эндометрий становится более рыхлым, наблюдается разрастание клеток и, как следствие, повышается кровоток в слизистых тканях матки.
В процессе прикрепления будущего эмбриона к эндометрию, часть из его клеток в месте имплантации повреждается. И именно это явление называется эмбриональное кровотечение.
Этим, собственно, и объясняются выделения после имплантации. Но по факту, все выглядит несколько иначе. Представьте себе, насколько крошечна по размерам оплодотворенная яйцеклетка и какую площадь она займет в слизистой матки – это считанные миллиметры.
Как избежать осложнений после имплантации
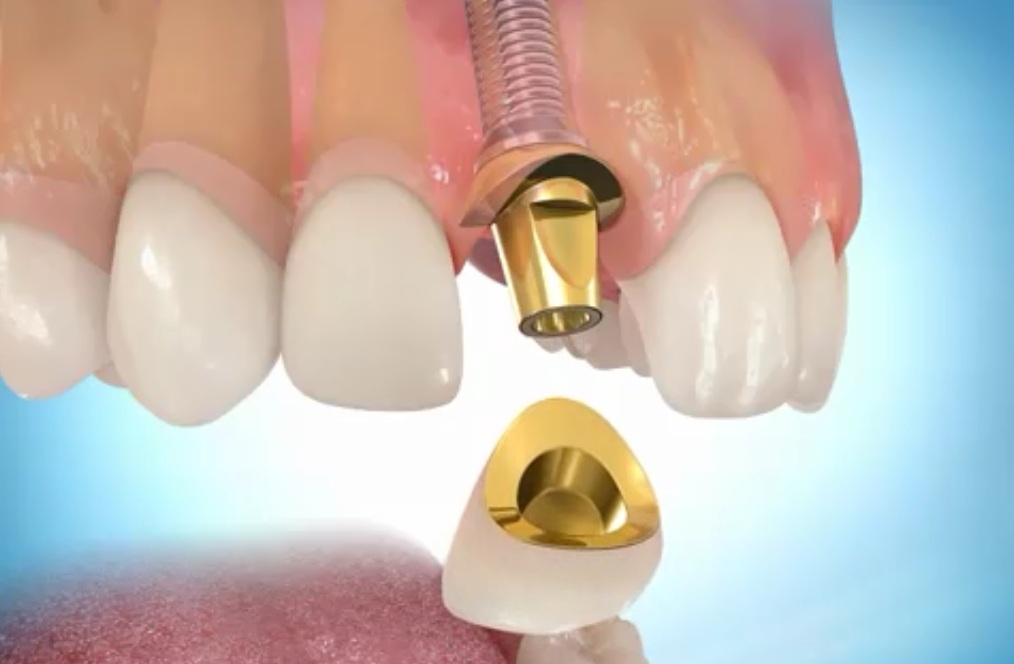
Во время имплантации стоматолог вживляет в десну искусственный зубной корень, который затем становится основой для съемного или несъемного протеза. Операция всегда является сложной и многоэтапной, и для достижения успеха нужна солидарная работа врача и пациента. Даже на современном уровне развития медицины нельзя полностью гарантировать отсутствие осложнений: ноющей боли, гематом, отеков, кровотечений, развития инфекции, повышения температуры. Возможно и отторжение имплантата.
Но если соблюдать рекомендации, то избежать осложнений будет легче, а имплантат приживется быстрее.
Итак, что делать после имплантации зубов для скорейшего снятия последствий хирургического вмешательства и наилучшего заживления десны?
Обследования перед ЭКО
Перед проведением экстракорпорального оплодотворения обоим родителям назначается комплекс диагностических процедур, целью которых является:
- Определение причины бесплодия у одного или обоих родителей;
- Выявление возможных заболеваний, способных негативно сказаться на эффективности ЭКО или нанести ущерб матери и ее будущему ребенку;
- Оценка вероятности наступления беременности естественным образом и при экстракорпоральном оплодотворении;
- Оценка совместимости генетического материала обоих родителей для исключения резус-конфликта;
- Выбор наиболее эффективного протокола ЭКО, дополнительных репродуктивных технологий для повышения шанса наступления беременности.
Стандартный комплекс диагностики для женщин перед ЭКО включает следующие процедуры:
Анализы крови – клинический, биохимический (на белок, холестерин, мочевину, креатинин и т. д.), гормональный (АМГ, ФСГ, ЛГ и другие), на инфекции (ВИЧ, гепатиты В и С, сифилис, TORCH-комплекс), на резус-фактор и группу крови;
Мазки из цервикального канала и влагалища – микроскопическое исследование, посев на мико- и уреплазму, цитологическое исследование соскоба с шейки матки, исследование на ДНК хламидии, цитомегаловируса, герпесвируса;
Функциональные обследования – флюорография, электрокардиограмма, ультразвуковое исследование щитовидной и паращитовидной желез, органов малого таза, груди, маммография (для женщин старше 35 лет).
Будущий отец также должен пройти стандартный цикл диагностических обследований, включающий:
- Анализы крови – на группу крови и резус-фактор, госпитальный комплекс инфекций (ВИЧ, сифилис, гепатиты В и С);
- Спермограмму – исследование спермы на выявление количества и качества сперматозоидов, их морфологического строения, подвижности и т. д.;
- MAP-тест – исследование спермы на содержание антиспермальных антител, являющихся признаком аутоиммунного бесплодия у мужчин;
- Мазки из уретрального канала – на определение ДНК хламидии, цитомегаловируса, герпесвирусов, для микроскопического исследования отделяемого уретры, посев на мико- и уреплазму.
По результатам обследований врач (гинеколог или андролог) составляет заключение, в котором определяет причину бесплодия, наличие возможных заболеваний у родителей, шанс на успешное наступление беременности. При необходимости он может назначить прохождение дополнительных диагностических процедур для уточнения диагноза.
Искусственное оплодотворение и имплантация эмбриона
Искусственное оплодотворение (экстракорпоральное оплодотворение, ЭКО)в искусственных условиях с использованием специальных инструментов и техникЭКО может происходить посредством:
- Оплодотворения в пробирке. В пробирку помещается несколько зрелых яйцеклеток, к которым добавляется определенное количество сперматозоидов. В течение нескольких часов каждая из яйцеклеток может быть оплодотворена одним из сперматозоидов.
- Интрацитоплазматической инъекции сперматозоидов. В данном случае сперматозоид вводится непосредственно в яйцеклетку с помощью специальной аппаратуры.
эмбрионовслизистой оболочки маткипримерно через 14 дней с первого дня последней менструациивне организма женщиныназываемая также «подсадкой»
Чем отличается имплантация при переносе трехдневных и пятидневных эмбрионов при ЭКО?
экстракорпоральном оплодотворениитрехдневныепятидневныеЭКОбудущий эмбрионна 4 – 5 деньвероятность успеха составляет около 40%вероятность успеха составляет около 50%двухдневныеболее 5 днейНа выбор той или иной методики влияют:
- Количество оплодотворенных яйцеклеток. Если после скрещивания мужских и женских половых клеток оплодотворенными оказались лишь несколько яйцеклеток, рекомендуется пересаживать трехдневные эмбрионы. Дело в том, что пребывание вне женского организма может отрицательно влиять на жизнеспособность зародышей, в связи с чем вероятность их гибели повышается. Следовательно, чем раньше они будут перемещены в полость матки, тем выше будут шансы на успех процедуры.
- Жизнеспособность оплодотворенных яйцеклеток. Если в процессе скрещивания оплодотворенными оказались многие яйцеклетки, однако в течение первых 2 суток пребывания в инкубаторе большая часть из них погибла, также рекомендуется прибегнуть к имплантации трехдневных эмбрионов. Если же к третьему дню после оплодотворения число развивающихся зародышей достаточно велико, рекомендуется подождать еще 2 дня и выполнить перенос пятидневных эмбрионов. Шанс на успешное развитие беременности при этом повысится, так как пятидневный эмбрион считается более жизнеспособными, а сам процесс имплантации по времени будет максимально схож с таковым при естественном оплодотворении (то есть будет иметь место примерно на 6 – 7 сутки после овуляции).
- Неудачные попытки ЭКО в прошлом. Если при предыдущих попытках все оплодотворенные яйцеклетки погибали к 4 – 5 дню выращивания в инкубаторе, врач может прибегнуть к переносу трехдневных или даже двухдневных зародышей. В некоторых случаях это позволяет добиться наступления беременности.
когда первый сперматозоид проникнет в неепока не начнется имплантацияприкреплению мешает та самая оболочка оплодотворениявесь этот процесс занимает еще около 2 сутокболее зрелыйв течение нескольких часов
https://youtube.com/watch?v=-nKxjgc0VXo
Имплантация эмбриона после криопереноса в естественном цикле
на 20 – 23 деньэкстракорпорального оплодотворениято есть, если они не имплантировались в матку, и беременность не наступилакоторые перед введением в полость матки предварительно разморозятК преимуществам имплантации размороженных эмбрионов можно отнести:
- Отсутствие необходимости в повторной стимуляции овуляции. Перед обычной процедурой ЭКО (экстракорпорального оплодотворения) женщине назначают специальные гормональные препараты, что приводит к созреванию сразу нескольких фолликулов в яичниках (то есть к моменту овуляции созревает не одна, а сразу несколько яйцеклеток). При использовании методики криопереноса эмбрионов необходимость в этом отпадает. Врач просто определяет момент овуляции, после чего вычисляет время, в течение которого следует перенести размороженные эмбрионы в матку (обычно это 6 – 9 день после овуляции).
- Оптимальную подготовку эндометрия (слизистой оболочки матки) к имплантации. На фоне гиперстимуляции яичников (во время которой стимулируется одновременное развитие сразу нескольких яйцеклеток) наблюдается значительное нарушение гормонального фона женщины. Это может привести к неправильному и неполноценному развитию слизистой оболочки матки, в результате чего имплантация может не состояться. Перед пересадкой размороженных эмбрионов гиперстимуляцию не проводят, вследствие чего слизистая оболочка матки является более подготовленной для имплантации в нее эмбриона.
- Отсутствие необходимости в повторном получении мужских половых клеток. Так как заморозке подвергаются уже оплодотворенные яйцеклетки, заново получать семенную жидкость мужа или донора не нужно.
Опасные выделения после переноса эмбрионов
Не все выделения после ЭКО считаются нормальными. Есть некоторые виды патологий, указывающие на серьезные проблемы в организме женщины или неудачную попытку подсадки зародыша.
Патологическими считаются такие выделения после переноса эмбрионов:
- Кровяные
- Коричневые
- Белые
- Водянистые
Выделения кровяного характера, которые начинаются через две недели (и позже) после переноса эмбрионов, являются очень опасным симптомом.
Кровотечение после переноса эмбриона может быть вызвано одной из следующих причин:
- Отслойка зародыша и угроза выкидыша
- Замершая беременность
- Гормональные нарушения
- Низкий уровень прогестерона в организме (возможно, низкая дозировка препаратов)
При своевременном обращении к врачу и срочном начале лечения большинство проблем можно устранить.
Коричневые выделения после переноса эмбрионов настораживают репродуктологов, так как могут свидетельствовать о гормональном дисбалансе в организме (обычно эстрадиола и прогестерона).
Такое случается, когда женщины самостоятельно, без врачебной консультации, меняют свою схему лечения или дозировку гормональных препаратов. Нередки случаи, когда пациентки принимают кровянистые выделения после переноса эмбрионов за начало менструации и резко прекращают принимать прогестерон, прописанный репродуктологом.
Такое поведение (особенно если причина выделений после ЭКО кроется в чем-то другом) – серьезная угроза для беременности, которая могла уже наступить, но рискует быть сорвана из-за прекращения гормональной поддержки извне.
Для постановки более корректного диагноза и возможного изменения дозировки препаратов и схемы лечения врач на приеме берет анализы и проводит УЗИ-обследование.
Белые, неприятно пахнущие выделения (особенно творожистой консистенции), которыми сопровождается перенос эмбрионов, могут быть симптомом молочницы. Молочницу у беременной женщины может вызвать прием сильнодействующих препаратов (при подготовке к процедуре ЭКО), которые меняют кислотность влагалища.
Обильные водянистые выделения после ЭКО (особенно зеленоватые или неприятно пахнущие) часто вызываются вагинозом. Это заболевание нужно лечить, так как в запущенной стадии оно может вызвать внутриутробные аномалии развития плода.






