Что показывает узи по неделям беременности
Содержание:
- Что показывает УЗ-обследование на 30 неделе?
- Изменения, происходящие у плода в 14 недель беременности
- Особенности процедуры
- Пояснения к таблице
- Таблица фетометрии плода по неделям
- Изменения в организме мамы при беременности 28 недель
- КТР как характеристика физического развития плода
- Фетометрия – что это и зачем она нужна?
- Изменения в организме мамы в 29 недель беременности
- Изменения в организме мамы на 34 недели беременности
- БПР и ЛЗР: что это такое в протоколе
- От чего зависит внутриутробный вес плода?
- УЗИ БПР: нормальные значения
- Изменения в организме мамы в 24 недели беременности
- Обследование мамы и ребенка
Что показывает УЗ-обследование на 30 неделе?
При выполнении пренатальной эхографии на мониторе прибора высвечивается изображение плода. По нему специалисты оценивают анатомию:
- мозг, структуры этого внутреннего органа;
- лицо (глазницы, челюсти, носогубный треугольник);
- позвоночный столб;
- органы грудной клетки;
- целостность передней брюшной стенки, органы брюшной полости;
- строение и полноту движений рук и ног плода.
Благодаря ультразвуку визуализируется плацента. Врачи в ходе исследования узнают ее толщину и расположение. Также они изучают пуповину, выявляют наличие или отсутствие обвития вокруг шеи плода, оценивают по данным эхографии околоплодные воды.
Изменения, происходящие у плода в 14 недель беременности
Нос, лоб, подбородок все более совершенны, маленький человечек имеет практически полностью узнаваемый вид, что будущая мама не может не отметить при проведении УЗИ плода в 14 недель беременности, особенно 3d 4dУЗИ при беременности.
Мышцы лица активно начинают работать. Плод может улыбаться, хмурить брови — появлятся первая мимика.
У плода появляются первые рефлексы, что связано с все большим совершенствованием нервной системы. Если б мы могли пощекотать маленькому человечку стопу – он бы прижал большой палец, при прикосновении к ладони он сжал бы ручку в кулачок. Уже после родов неонатолог оценит врожденные рефлексы, в том числе, и перечисленные выше. По ним определяется зрелость нервной системы новорожденного.
Удлинняется шея, при УЗИ плода в 14 недель беременности можно увидеть, как мирно подбородок отдыхает на груди плода.
Плод уже имеет свой индивидуальный рисунок на его крошечных пальчиках, хотя размер плода еще только соответствует вашему кулаку.
Развито полностью небо в ротовой полости, кишечник активно продуцирует меконий, но он в норме содержится внутри кишечника и отходит только после родов. Меконий –это так называемый первородный кал. Небольшое отхождение мекония в околоплодные воды до родов чаще всего связано с дистрессом плода (внутриутробным страданием).
Кожа плода покрыта лануго. Это мягкие беленькие волосики. В доношенном состоянии лануго у плода отсутствует. При наличии лануго на ряду с другими признаками недоношенности после родов (преждевременные роды), делается заключение о незрелости новорожденного и необходимости особого наблюдения. Чаще такие детки не могут находится сразу на совместном пребывании с мамой, а требуют наблюдения или лечения в детском отделении.
Движения плода становятся более скоординированными, что можно заметить при проведении УЗИ плода в 14 недель беременности. Это связано с развитием и работой мозжечка в головном мозге плода. Маленький человечек без особого труда регулярно сосет пальчик на руке, может погладить себя по лицу, прикрыть лицо руками (кистями), как будто играет с мамой в прятки.
Наступает самое раннее время для проведения амниоцентеза. При неблагоприятном пренатальном скрининге или при наличии других факторов риска, амниоцентез проводится под контролем УЗИ с 14 недель беременности для определения кариотипа плода. Специальной иглой делается прокол через влагалище или переднюю брющную стенку. Аспирируется небольшое количество околоплодных вод для получения из них отшелушившихся частичек кожи плода. Эти клетки кожи используют для кариотипирования и достоверной диагностики или опровержения хромосомной патологии плода. Процедура повышает риск выкидыша на 1 %, поэтому для ее проведения имеются строгие показания. Так же процедура может проводится по настоятельному желанию будущих родителей.
Особенности процедуры
УЗИ обычно начинают с оценки головки плода, при этом определяют следующие параметры:
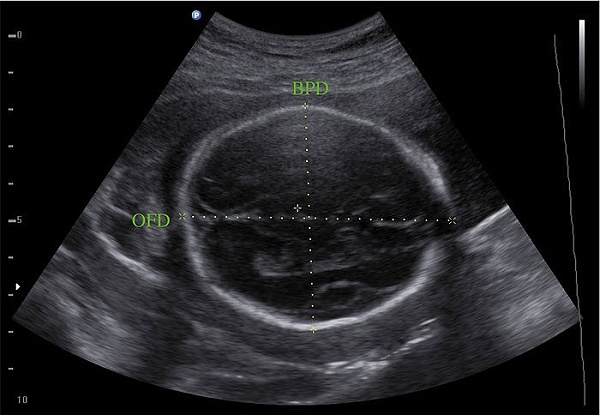
- Бипариетальный размер головки плода (БПР) – расстояние от наружной поверхности верхнего контура до внутренней поверхности нижнего контура между теменными костями (рисунок 1, линия bd).
- Лобно-затылочный размер (ЛЗР) – расстояние между наружными контурами лобной и затылочной костей (рисунок 1, линия ac).
Рисунок 1 – Схема измерения бипариетального и лобно-затылочного размеров:
1 – полость прозрачной перегородки, 2 – зрительные бугры и ножки мозга,bd– бипариетальный размер,ac– лобно-затылочный размер Измерение БПР и ЛЗР проводится при строго поперечном сканировании
на уровне структур головного мозга: полости прозрачной перегородки, ножек мозга и зрительных бугров, как показано в правой части рисунка 1. При измерении врач оценивает структуры головного мозга, целостность костей черепа, наличие новообразований.
Бипариетальный и лобно-затылочный размеры увеличиваются пропорционально сроку беременности, к концу которой рост не так выражен, как в первом и втором триместрах (смотри таблицу).
Размеры головки плода по неделям беременности
| Срок беременности, недели | Лобно-затылочный размер (ЛЗР), мм | Бипариетальный размер (БПР), мм | |||
| Процентили | Процентили | ||||
| 10 | 50 | 95 | 10 | 50 | 95 |
| — | — | — | 13 | 17 | 21 |
| — | — | — | 18 | 21 | 24 |
| — | — | — | 20 | 24 | 28 |
| — | — | — | 23 | 27 | 31 |
| — | — | — | 27 | 31 | 35 |
| 41 | 45 | 49 | 31 | 34 | 37 |
| 46 | 50 | 54 | 34 | 38 | 42 |
| 49 | 54 | 59 | 37 | 42 | 47 |
| 53 | 58 | 63 | 41 | 45 | 49 |
| 56 | 62 | 68 | 43 | 48 | 53 |
| 60 | 66 | 72 | 46 | 51 | 56 |
| 64 | 70 | 76 | 48 | 54 | 60 |
| 67 | 74 | 81 | 52 | 58 | 64 |
| 71 | 78 | 85 | 55 | 61 | 67 |
| 73 | 81 | 89 | 58 | 64 | 70 |
| 77 | 85 | 93 | 61 | 67 | 73 |
| 80 | 88 | 96 | 64 | 70 | 76 |
| 83 | 91 | 99 | 67 | 73 | 79 |
| 86 | 94 | 102 | 70 | 76 | 82 |
| 89 | 97 | 105 | 71 | 78 | 85 |
| 93 | 101 | 109 | 73 | 80 | 87 |
| 95 | 104 | 113 | 75 | 82 | 89 |
| 98 | 107 | 116 | 77 | 84 | 91 |
| 101 | 110 | 119 | 79 | 86 | 93 |
| 103 | 112 | 121 | 81 | 88 | 95 |
| 104 | 114 | 124 | 83 | 90 | 97 |
| 106 | 116 | 126 | 85 | 92 | 98 |
| 108 | 118 | 128 | 86 | 94 | 100 |
| 109 | 119 | 129 | 88 | 95 | 102 |
| 110 | 120 | 130 | 89 | 96 | 103 |
Пояснения к таблице
Нормы бедренной кости, указанные в таблице, являются усредненными показателями. Незначительные отклонения в меньшую либо большую сторону считаются нормальными колебаниями, не должны являться поводом для беспокойства
Но, всё-таки важно отслеживать длину бедра, так как эта кость самая толстая и длинная в организме. Она удерживает равновесие тела, берёт на себя большую функцию нагрузки
Когда измеряют бедренную длину, узисты выявляют и степень длины роста
Предупреждать вероятность возникновения всевозможных патологий приобретает особенную важность в тех ситуациях, когда у родителей или же родственников присутствуют аномалии бедренной кости:
- недоразвитие бедра;
- дисплазия бедренного сустава;
- варусная деформация.
Если имеется генетическая расположенность, риск развития данных болезней бедренной зоны повышается. К примеру, хрустальная хрупкость костей (несовершенный остеогенез) способен привести к переломам внутриутробно и даже летальному исходу при отсутствии своевременного диагностирования.
Отдельные случаи патологии позволяют ставить вопрос о применении лечения либо вмешательства медиков сразу же после родов. Если подтверждается патология, родители заранее готовятся к уходу за ребёнком.
https://youtube.com/watch?v=ep0_K2c0H6U
Таблица фетометрии плода по неделям
Стандартно молодой маме рекомендовано проходить это обследование ближе к концу 1-го триместра, в середине 2-ого и ближе к моменту родов, поэтому зачастую женщин очень интересует норма фетометрии плода на 20 неделе и на 30, как наиболее важные рубежи. Эти данные можно получить из приведенной ниже таблицы, где указаны желательные показатели для каждой недели, начиная с 12-ой и заканчивая 36-ой. Все параметры, кроме КТР, указаны в мм.
Следует сказать, что эти нормы фетометрии по неделям хоть и приводятся в виде конкретного числа, в действительности обладают некоторым коридором значений, ведь нельзя все организмы привести к единому знаменателю. У каждого из параметров количество единиц, на которые он может сдвигаться в сторону уменьшения или увеличения, свое: например, для окружности живота это примерно 14 единиц в каждую сторону, а для бипариентального размера головы – всего 3-4 единицы в каждую сторону. Что касается возможных отклонений от нормы, то преимущественно их проверяют по параметру КТР – если он не совпадает с указанным значением для определенной недели, возможно, срок беременности был измерен неверно. Либо же, в случае его серьезного отставания или опережения, а также отсутствия динамики, врач может говорить о:
- замершей беременности;
- патологиях в развитии малыша;
- дефицита прогестерона в организме матери;
- инфекционных заболеваниях, повлиявших на развитие плода;
- патологиях слизистой матки.
Изменения в организме мамы при беременности 28 недель
В молочных железах может начать вырабатываться молозиво. Это абсолютно нормальная реакция груди. Если до родов вы не заметили капелек молозива из груди, не волнуйтесь, молоко обязательно будет после родов. Подготовка груди к грудному вскармливанию до родов может спровоцировать преждевременные роды, поэтому она не оправдана.
Проверьте уровень гемоглобина, при необходимости врач назначит вам витамины для профилактики авитаминоза. Плод растет очень интенсивно и забирает от мамы все больше и больше полезных веществ. Это совершенно не значит, что вам надо увеличить порции блюд
Крайне важно сейчас следить за весом, чтоб не набирать больше положенного. Отдавайте предпочтение овощам и фруктам
Если у вас отрицательный резус-фактор, ваш акушер-гинеколог может порекомендовать введение антирезусного иммуноглобулина. По протоколам Министерства здравоохранения Украины, антирезусный иммуноглобулин вводится после родов в течении 72 часов всем женщинам с резус отрицательной кровью без антител. В США это введение производят в 28 недель беременности, так как случается (хотя и крайне редко) выработка антител при первой беременности после 30 недель и развитием резус-конфликта при беременности. Последствия этого чаще всего плачевны. Поэтому при угрозе преждевременных родов, кровянистых выделениях при беременности, когда появляется потенциальная угроза смешивания крови матери и плода, введения иммуноглобулина необходимо произвести до родов вопреки протоколам МОЗ, руководствуясь здравым смыслом.
читайте далее: 29 неделя беременности
Мы вполняем все виды узи-диагностики:
3D и 4D узи при беременности
Данные фетометрии в различных сроках
Узи-диагностика синдрома Дауна и других хромосомных аномалий
Оценка правильного развития плода по УЗИ
Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
Трансвагинальное
Яичников
Матки
Молочных желез
Дуплексное сканирование
Сосудов головного мозга
Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
Вен нижних конечностей
Трансректальное (трузи): предстательной железы
Мошонки (яичек)
Сосудов полового члена
Аппендицит
Брюшной полости
Желчного пузыря
Желудка
Кишечника
Мочевого пузыря
Мягких тканей
Поджелудочной железы
Печени
Почек
Суставов
Щитовидной железы
Эхокардиография (узи сердца)
Варикоз: УЗИ-диагностика варикозного расширения вен
Гипертония: УЗИ-диагностика гипертонии
Тромбоз: УЗИ-диагностика тромбоза вен
Узи диагностика хронического панкреатита
при камнях в почках
при холецистите
КТР как характеристика физического развития плода
КТР на УЗИ — показатель, фиксируемый при фетометрии, который отражает величину ребенка (от копчика до темечка) и используется, как определитель даты зачатия малыша и срока его вынашивания. Существует специальная таблица, где приведены средне-нормальные показатели, а также указаны рамки допустимых колебаний данного значения. В пределах этих колебаний здоровому развитию малыша ничего не угрожает.
Довольно часто показатели КТР, полученные с помощью УЗИ, не соответствуют среднему значению, особенно это заметно во II триместре. Срок беременности, определяемый с помощью УЗИ, имеет нормальную погрешность до 4-х дней в обе стороны. КТР измеряют до 16 недели, на поздних сроках значимыми являются иные показатели.
Таблица средних значения КТР (согласно срокам первого скринингового УЗИ):
| Срок, нед. + день | 10 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 31 | 33 | 34 | 35 | 37 | 39 | 41 |
| Срок, нед. + день | 11 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 42 | 43 | 44 | 45 | 47 | 48 | 49 |
| Срок, нед. + день | 12 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 51 | 53 | 55 | 57 | 59 | 61 | 62 |
| Срок, нед. + день | 13 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 63 | 65 | 66 | 68 | 70 | 72 | 74 |
К вариантам нормы относится увеличение КТР на одну-две недели. Если исключены резус-конфликт, новообразования и диабет матери, то подобное увеличение размеров малыша может свидетельствовать в пользу того, что ребенок родится крупным, с весом от 4-х кг.
Причины, которые могут приводить к уменьшению КТР, могут быть как вариантами нормы, так и признаком тяжелой патологии.
К вариантам нормы относится возможность более позднего оплодотворения в связи со сроками овуляции. Как видно, время зачатия будет несколько более поздним, чем вычисленное в соответствии с последним днем менструации. В данной ситуации нужно просто повторить УЗИ через неделю.
Причины патологического характера:
- Замершая беременность и гибель эмбриона. Данная ситуация требует немедленного вмешательства и врачебной помощи, т.к. может стать причиной кровотечения, нарушения детородных функций женского организма, токсического шока и смерти матери. Исключить эту патологию можно в том случае, если определяется сердцебиение будущего ребенка.
- Недостаток гормонов (чаще прогестерона) – требует подтверждения с помощью дополнительных методов исследования и гормональной терапии (ее назначить может только врач!). Лечение обязательно, т.к. гормональная недостаточность может явиться причиной самоаборта.
- Инфекции, в том числе ИППП, могут стать фактором, негативно влияющим на рост малыша. В этой ситуации необходимы дополнительные обследования, проводимые с целью выявления инфекционного агента. Затем должна быть проведена терапия в дозволенные сроки.
- Генетические аномалии (синдромы: Дауна, Патау, Эдвардса). При подозрении на подобные нарушения требуется консультация генетика и дополнительные обследования. Серьезные генетические отклонения, как правило, приводят к самоаборту.
- Соматические заболевания матери, в том числе хронические болезни сердца и щитовидной железы. Как правило, они оказывают свое влияние в более поздние сроки. И все же нельзя исключить их влияние с первой недели развития зародыша.
- Патология слизистой, выстилающей матку. Эрозии, аборты, миомы, нарушая целостность слизистого слоя, мешают плодному яйцу правильно закрепиться в стенке матки и полноценно расти, что может вызвать самоаборт.
КТР – это важный показатель развития крохи, однако не спешите трактовать его величину самостоятельно, дождитесь комментариев лечащего врача.
Фетометрия – что это и зачем она нужна?
«Fetus» — «потомство». Именно так переводится с латинского первая часть слова фетометрия. Говорящей оказывается и вторая его часть – «metreo», т.е. «измерять». Современные достижения в области медицины сделали свое дело: фетометрия, проводимая с помощью аппарата УЗИ, позволяет акушеру-гинекологу следить за развитием малыша уже с 11-12 недель его внутриутробного существования.
Во время УЗИ-диагностики специалист может более точно установить срок беременности и конкретизировать дату предстоящих родов, произвести все возможные замеры растущего малыша и сопоставить их с принятыми нормативами, вовремя обнаружить возможные генетические изменения в развитии и оперативно принять решение о назначении соответствующего лечения или проведении кесарева сечения в случае его необходимости. Таким образом, фетометрия – это отличный способ полностью взять под контроль состояние мамы и малыша еще до появления его на свет.
Изменения в организме мамы в 29 недель беременности
К этому времени объем циркулирующей крови в организме мамы увеличился в два раза. Кровь увеличивает объем за счет плазмы, поэтому форменных элементов по отношению к все более растущему количеству плазмы становится меньше. Особенно это касается эритроцитов – красных клеток крови. Именно эритроциты переносят кислород, жизненно необходимый как для органов материнского организма, так и для плода. Причем плод получает кислород первым, остаток идет на нужды мамы. Очень важным диагностическим критерием полноценности снабжения кислородом является уровень гемоглобина в крови беременной. В связи с «разбавлением» крови, нормальный уровень гемоглобина для беременной несколько ниже, чем для не беременной женщины и составляет 110 г/л и более. Снижение гемоглобина до 109 г/л и ниже требует лечения препаратами железа и специальной диеты, богатой белками. К сожалению, просто одной диетой полноценно повысить гемоглобин не удается.
При УЗИ плода в 29 недель беременности резко пониженный уровень гемоглобина может вызвать расширение межворсинчатых пространств в плаценте, нарушение кровотока по артерии пуповины, маточным артериям и т.д. Чтоб до такого не дошло- необходимо вовремя лечить анемию, а еще лучше, проводить эффективную профилактику. Акушер-гинеколог, наблюдающий вашу беременность даст вам индивидуальные рекомендации по этому поводу.
Повышение объема циркулирующей крови и механическое давление растущей матки способны еще более усугубить проблему с варикозным расширением вен: на ногах, в прямой кишке (геморрой), в матке. Варикозно расширенные вены проявляются выраженным болевым синдромом, отечностью, и могут представлять опасность. При необходимости врач назначит вам безопасное лечение на фоне беременности и даст рекомендации по ведению родов. Часто на роды требуются специальные компрессионные гольфы или чулки.
Растущая матка может провоцировать сильную изжогу. Старайтесь кушать чаще и маленькими порциями. Не наедайтесь перед сном. Если данные рекомендации не помогают, есть лекарственные препараты, дающие облегчение.
Чувство прилива сил и легкости второго триместра постепенно меняются на повышенную утомляемость т слабость. Нет необходимости противостоять вашим ощущениям. Беременность – не время для рекордов на ниве труда, спорта и т.д
Важно прислушиваться к сигналам своего тела, про все новые, необычные ощущения расскажите вашему доктору
Измерение артериального давления имеет важное значение с этого периода для выявления связанной с беременностью гипертензией. С высоким артериальным давлением у мамы связаны частые проявления патологии плода: задержка внутриутробного развития, гипоксия и т.д
При коррекции этого состояния проблемы, связанные с задержкой развития плода, отсутствуют.
читайте далее: 30 неделя беременности
Мы вполняем все виды узи-диагностики:
3D и 4D узи при беременности
Данные фетометрии в различных сроках
Узи-диагностика синдрома Дауна и других хромосомных аномалий
Оценка правильного развития плода по УЗИ
Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
Трансвагинальное
Яичников
Матки
Молочных желез
Дуплексное сканирование
Сосудов головного мозга
Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
Вен нижних конечностей
Трансректальное (трузи): предстательной железы
Мошонки (яичек)
Сосудов полового члена
Аппендицит
Брюшной полости
Желчного пузыря
Желудка
Кишечника
Мочевого пузыря
Мягких тканей
Поджелудочной железы
Печени
Почек
Суставов
Щитовидной железы
Эхокардиография (узи сердца)
Варикоз: УЗИ-диагностика варикозного расширения вен
Гипертония: УЗИ-диагностика гипертонии
Тромбоз: УЗИ-диагностика тромбоза вен
Узи диагностика хронического панкреатита
при камнях в почках
при холецистите
Изменения в организме мамы на 34 недели беременности
Живот уже достаточно большой, вам трудно быстро передвигаться. Старайтесь больше отдыхать, набираться сил для предстоящих родов.
Следите за весом! Сейчас вы можете много набрать, а это плохо. При быстром наборе веса необходимо устраивать малокалорийные разгрузочные дни. Например, в течении суток вы съедаете 2кг любых фруктов, кроме винограда и бананов, пьете воду в любом количестве, плюс 200 г обезжиренного творога.
При развитии запоров употребляйте не менее 2 кг овощей в сутки. Клетчатка, содержащаяся в овощах, плюс жидкость (не менее 2 л в сутки) — рецепт нормального стула.
Времени до встречи с малышом осталось совсем мало! Вы уже должны определиться, где вы будете рожать. Некоторые мамочки выбирают для себя роды дома. С одной стороны, домашняя атмосфера поможет расслабится и поддержит, но с другой стороны, при отклонении от физиологического течения родов либо при нарушении адаптации новорожденного сразу после родов вы рискуете дорого поплатиться за свою беспечность. Современные роддома имеют достаточно комфортные родзалы и палаты со всем необходимым для мамы и ее малыша. К тому же, при нормальном течении родов и хорошем самочувствии ребенка, маму с малышом выписывают на 2-3 сутки. В роддоме вам смогут оказать срочную помощь при необходимости. Никто из медицинского персонала не заинтересован навредить, наоборот, все только будут рады, чтоб вы сами, практически без помощи родили здорового малыша.
В некоторых европейских странах, например, в Голландии, роды на дому осуществляются в 70% случаев. Это государственная программа. При родах дома к женщине выезжает специализированная бригада со всем необходимым для оказания неотложной помощи при необходимости, а машина скорой помощи стоит под домом. При возникновении осложнений, женщину и ребенка быстро доставят в стационар.
Выбор, естественно, останется за вами. Но помните, вы отвечаете за двоих!
читайте далее: 35 неделя беременности
Мы вполняем все виды узи-диагностики:
3D и 4D узи при беременности
Данные фетометрии в различных сроках
Узи-диагностика синдрома Дауна и других хромосомных аномалий
Оценка правильного развития плода по УЗИ
Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
Трансвагинальное
Яичников
Матки
Молочных желез
Дуплексное сканирование
Сосудов головного мозга
Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
Вен нижних конечностей
Трансректальное (трузи): предстательной железы
Мошонки (яичек)
Сосудов полового члена
Аппендицит
Брюшной полости
Желчного пузыря
Желудка
Кишечника
Мочевого пузыря
Мягких тканей
Поджелудочной железы
Печени
Почек
Суставов
Щитовидной железы
Эхокардиография (узи сердца)
Варикоз: УЗИ-диагностика варикозного расширения вен
Гипертония: УЗИ-диагностика гипертонии
Тромбоз: УЗИ-диагностика тромбоза вен
Узи диагностика хронического панкреатита
при камнях в почках
при холецистите
БПР и ЛЗР: что это такое в протоколе
БПР плода всегда вычисляется при ультразвуковой диагностике. Показатель помогает врачу понять, правильно ли развивается эмбрион и нет ли у него отклонений.
Бипариетальный размер головы плода начинают измерять в конце первого триместра, когда будущая мать проходит пренатальный скрининг.
БПР всегда соотносится с ЛЗР плода, лобно-затылочным размером. Расстояние промеж лба и темени — то, за что отвечает ЛЗР на ультразвуковом скрининге. В норме на любом сроке две линии ЛЗР И БПР перпендикулярны.
Индексы БПР с ЛЗР тщательно измеряют на последнем или предродовом УЗИ. Это делается с целью определения полного размера головы, чтобы плод без сложностей прошел через родовые пути. Если такое невозможно по причине узкого таза у женщины, ей назначается кесарево сечение.
В дополнение к теме видеообзор от специалиста:
От чего зависит внутриутробный вес плода?
Врачами установлена зависимость динамики набора от ряда факторов:
- Пол. По статистике мальчики при рождении весят немного больше девочек. Однако эти данные усреднены. Средний показатель массы новорожденного мальчика составляет 3200-3500 грамм, в то время как девочки весят около 3000-3250 грамм.
- Рацион будущей мамы. Беременной женщине нужно придерживаться полноценного сбалансированного питания. Превышение суточной калорийности продуктов ведет к увеличению уровня жировой ткани в организме матери и плода. Это осложняет естественные роды. Дефицит питательных веществ и микроэлементов, напротив, может привести к нарушению развития и рождению слишком маленьких детей.
- Наследственный фактор. У родителей невысокого роста астенического телосложения чаще рождаются маленькие дети.
- Многоплодная беременность. Близнецы обычно рождаются с меньшим весом, в сравнении с младенцами, рожденными в результате одноплодной беременности.
- Вредные привычки. Курение и употребление алкоголя во время беременности нарушают процессы питания плода и поступления кислорода.
- Заболевания матери. Ряд патологий женщины могут нарушать динамику набора веса. Например, у пациенток, страдающих сахарным диабетом высокая вероятность рождения крупных детей. Такой же эффект наблюдается при резус-конфликте матери и плода. В этом случае ткани и внутренние органы плода, отекают, что увеличивает массу тела.
УЗИ БПР: нормальные значения
Показатели бипариетального размера изменятся в зависимости от возраста плода. В 12 недель БПР составляет 21 мм. Для 13 недель – 24 мм. В 16 недель размер увеличивается до 34 мм. 24 неделям соответствует значение БПР 61 мм. В 32 недели нормальным считается 82 мм. Размер увеличивается до 84 мм в 38 недель. В 40 недель определяется 96 мм.
Определять данный размер должен опытный врач УЗИ. Существуют отклонения от нормальных значений в большую и меньшую сторону. Подобные изменения возникают при различных состояниях
Важно вовремя диагностировать изменения для своевременного принятия лечебных мер
Изменения в организме мамы в 24 недели беременности
Пришло время важного теста при беременности – уровня глюкозы в крови. Обычно время для сдачи этого скринингового теста 24-28 недель беременности, когда риск развития гестационного диабета наиболее высок
Тест толерантности к глюкозе проводится натощак, после чего выпивается определенное количество глюкозы и проводится повторное определение уровня сахара в крови. Таким образом можно определить способность организма нормально перерабатывать глюкозу.
При аномальных тестах ваш врач даст вам рекомендации по диете, иногда есть необходимость в применении инсулина. У женщин с сахарным диабетом высока вероятность рождения крупных (иногда даже гигантских) детей до 6 кг, что требует проведения операции кесарева сечения.
Вы можете ощущать онемение в кистях рук. Это состояние называется карпальным туннельным синдромом. Этот синдром обусловлен растяжением связок, которые оказывают давление на серединный нерв запястья под воздействием гормонов беременности. Если онемение сильно выражено и сопровождается чувством слабости кисти – проведите УЗИ суставов (лучезапястного сустава). После родов данные симптомы пройдут.
Ваша матка уже приподнялась над пупком. Носите бандаж для уменьшения нагрузки на позвоночник при беременности. При УЗИ плода в 24 недели беременности также необходимо оценить тонус матки и состояние шейки матки. При угрозе преждевременных родов бандаж необходим для поддержания головки плода и не даст ей сильно опуститься вниз и давить на шейку матки.
Следите за отеками. Небольшая пастозность (припухлость) лица, ног и рук – это нормально при беременности. Если вы начинаете набирать вес 1 кг за неделю и более, у вас появляются зрительные галлюцинации, повышается артериальное давление – срочно обратитесь к доктору! Это могут быть первые признаки преэклампсии или позднего гестоза (токсикоз).
читайте далее: 25 неделя беременности
Мы вполняем все виды узи-диагностики:
3D и 4D узи при беременности
Данные фетометрии в различных сроках
Узи-диагностика синдрома Дауна и других хромосомных аномалий
Оценка правильного развития плода по УЗИ
Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
Трансвагинальное
Яичников
Матки
Молочных желез
Дуплексное сканирование
Сосудов головного мозга
Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
Вен нижних конечностей
Трансректальное (трузи): предстательной железы
Мошонки (яичек)
Сосудов полового члена
Аппендицит
Брюшной полости
Желчного пузыря
Желудка
Кишечника
Мочевого пузыря
Мягких тканей
Поджелудочной железы
Печени
Почек
Суставов
Щитовидной железы
Эхокардиография (узи сердца)
Варикоз: УЗИ-диагностика варикозного расширения вен
Гипертония: УЗИ-диагностика гипертонии
Тромбоз: УЗИ-диагностика тромбоза вен
Узи диагностика хронического панкреатита
при камнях в почках
при холецистите
Обследование мамы и ребенка
Во втором триместре, а именно к данному периоду относится 21 неделя беременности, вам предлагают посещать гинекологию не менее, чем один раз в месяц. На приеме измеряется высота матки, специалист прослушивает сердцебиение малыша, задает вопрос о частоте шевелений.
Кстати, вы можете поинтересоваться, на сроке 21 неделя беременности, как часто должен шевелиться малыш. Проследите сами: он спит около 20 часов в сутки, следовательно, 4 часа общается с вами.
Специалист, возможно, осмотрит вас на кресле. Его будет интересовать состояние влагалища и шейки матки. При беременности 21 неделя могут обостриться невылеченные заболевания, поэтому возможно понадобится щадящая терапия.
К данному периоду у вас на руках могут уже быть результаты второго скрининга на наличие врожденных патологий. Каким бы не был результат, не спешите с выводами
Важно учитывать возраст, вес, неделю беременности, количество плодов, наследственность. Без результатов УЗИ цифры на бумаге ничего вам не покажут
Состояние малыша
Первый вопрос, который беспокоит всех беременных на УЗИ – кто там? Действительно, пол на 21 неделе беременности можно определить, если только малыш не прикроется стеснительно руками.
Во время обследования делаются замеры:
- Так на 21 неделе беременности размер плода составит 26 см, измеряется от темечка до пяточек;
- Узист осмотрит все внутренние органы малыша, соотнесет их размеры с табличными стандартами;
- Еще один волнительный момент – вы услышите, как бьется сердечко ребенка. Нормой считается до 170 ударов в минуту.
Во время исследования, вы можете увидеть, как ваш малыш заглатывает воду или сосет пальчик, а может он, как раз в этот момент, будет совершать акробатические номера. Вы можете попросить специалиста сделать вам фото на память.
Состояние плаценты и предлежание
Во время УЗИ определяется место закрепления плаценты к матке. В идеале она крепится посередине задней стенке. Когда плацента находится низко, ближе к зеву матки, есть угрозы прерывания беременности.
Судить о низкой плаценте на 21 неделе беременности можно и по симптоматике: тянущие боли, ложные схватки. Кроме того, низкая плацента при беременности 21 неделя, особенно если она на уровне зева матки, находится под угрозой отслоения. Подробнее эта тема освещена в статье Низкая плацентация при беременности>>>.
Еще один параметр, волнующий специалиста – предлежание плода. На 21 неделе беременности, даже, если малыш лежит попкой вниз, это не считается критичным. Ребенок на данном этапе подвижный и может еще несколько раз перевернуться.
Специалист и далее будет держать данный пункт под контролем, и если тазовое предлежание плода на 21 неделе беременности – пока лишь повод усиленного контроля, то при родах – повод для назначения кесарева сечения.
Есть такой термин, как возраст плаценты. Плацента на 21 неделе беременности должна быть на 0 стадии зрелости, то есть в процессе роста. Ее поверхность однородна, и такой она должна оставаться до 30 недели. 1 и дальнейшие стадии свидетельствуют о чрезмерной нагрузке на плаценту, такими могут быть болезнь беременной или вредные привычки.
Количество вод
Во время УЗИ определяется количество вод и их прозрачность. Делаются замеры расстояния малыша до стенок плаценты, и рассчитывается предполагаемый объем амниотической жидкости.






